超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉在老年髋关节置换术前镇痛中的应用效果*
王莉 赵永军 翟浩宇 黄小俊 仇丽雅
(广元市第一人民医院 1.麻醉科; 2.骨科,四川 广元 628017)
髋关节置换术是临床治疗股骨头坏死、股骨颈骨折的首选手术方法,老年人是其常见的患者群。由于老年人基础疾病多,耐受能力差,麻醉风险大,在选择麻醉方案时应谨慎[1]。全身麻醉是目前髋关节置换术的首选麻醉方法,但其对术后疼痛并无改善作用[2]。剧烈的疼痛是影响患者术后恢复的不利因素之一,髋关节囊周围神经阻滞是髋关节置换术常用的局部镇痛技术,可阻断股神经、闭孔神经、副闭孔神经等,局部镇痛效果良好,但该技术并未覆盖支配髋关节置换术皮肤切口的神经,因此不能较好地缓解术后疼痛[3]。近年来,区域阻滞镇痛技术在围术期镇痛方面的作用已得到逐步重视。连续股神经阻滞具有良好的局部镇痛作用,局麻药物罗哌卡因的安全性更高,对心脏和中枢的毒性反应比较轻微,因此比较常用[4]。本研究观察超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉在老年髋关节置换术前镇痛中的应用效果。
1 资料与方法
1.1 一般资料 选取2018年1月—2022年3月在我院行髋关节置换术的老年患者98例, 采用随机数字法分为对照组(n=49)和观察组(n=49)。对照组采用单次髋关节囊局部浸润麻醉,观察组采用超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉。纳入标准:①择期全麻下行单侧全髋关节置换术。②60~85岁。③无慢性疼痛史。④ASA分级<Ⅲ级。⑤患者认知功能正常,对研究知情同意,研究经医院伦理委员会批准。排除标准:①穿刺部位感染、血肿。②既往有药物滥用史或酒精依赖史。③既往有髋关节置换史。④已经证实存在的实体肿瘤或其预计生存期低于半年。⑤存在慢性消耗性疾病或重要脏器功能不全。⑥造血、免疫等系统疾病。
1.2 方法 对照组采用单次髋关节囊局部浸润麻醉,术前在局麻状态下行桡动脉穿刺置管术,患者取仰卧位,将低频超声探头平行腹股沟韧带放置于髂前下棘部位,探头频率为2~5 MHz。超声引导下穿刺进针,针尖推进至腰大肌肌腱下方和耻骨之间时注入生理盐水1 mL,在超声下确认位置正确,再注入0.5%盐酸罗哌卡因20 mL。观察组采用超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉,与对照组同法完成髋关节囊局部浸润麻醉后将高频探头横向放置于髂前上棘下方,寻找股外侧皮神经,探头频率为6~13 MHz,注入0.5%盐酸罗哌卡因5 mL。两组均在局麻完成后再进行全身麻醉,全麻诱导采用静脉滴注咪唑安定0.04 mg/kg、异丙酚1 mg/kg、舒芬太尼0.5 μg/kg、维库溴铵0.1 mg/kg。气管插管行机械通气。采用静吸复合麻醉维持:吸入1%~2%七氟醚,同时静脉泵注瑞芬太尼0.05~0.2 μg/(kg·min)。术毕前30 min静脉推注舒芬太尼5 μg、氟比洛芬酯50 mg镇痛、托烷司琼5 mg止吐。术毕连接静脉自控镇痛泵,镇痛泵配方:舒芬太尼2 μg/kg、氟比洛芬酯200 mg、托烷司琼10 mg加无菌生理盐水稀释至100 mL,背景剂量设置为0.5 mL/h,单次追加剂量为2 mL,锁定时间为10 min。
1.3 观察指标 比较两组手术情况,采用视觉模拟(VAS)评分评估两组术后不同时间患者疼痛程度,记录两组术后0~24 h、24~48 h内阿片类药物剂量及术后患者的不良反应(如恶心、呕吐、嗜睡等),检测两组手术前后应激指标及疼痛介质的差异。VAS评分[5]:由医护人员向患者讲解评估方法,然后由患者根据主观感受评估疼痛程度,分值范围0~10分,分值越高患者对应时间点的疼痛程度越厉害。于手术前、手术后48 h抽取患者外周静脉血标本5 mL,分装于两支真空采血管;一支采用全自动生化分析仪(日本日立株式会社,型号:7600型)检测血糖,另一支上离心机处理,转速3000 r/min,时长10 mL,取血清采用酶标仪(深圳迈瑞医疗电子股份有限公司,型号:RT-96A型)检测C反应蛋白(CRP)、5-羟色胺(5-HT)、P物质(SP),ELISA法试剂盒均为上海酶联生物科技有限公司产品。

2 结果
2.1 两组一般资料比较 两组患者性别、年龄、麻醉分级、手术侧别、基础疾病等一般资料比较,差异无统计学意义(P>0.05),见表1。
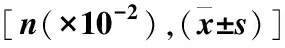
表1 两组一般资料比较
2.2 两组手术情况比较 观察组感觉阻滞和疼痛恢复时间长于对照组,术后下床活动和住院时间短于对照组,苏醒和喉管拔除时间与对照组比较,差异无统计学意义(P>0.05),见表2。
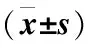
表2 两组手术情况比较
2.3 两组术后VAS评分比较 两组患者在手术后6、12、24及48 h的静息和运动状态下VAS评分,观察组均低于对照组,差异具有统计学意义(P<0.05),见表3。
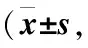
表3 两组术后VAS评分比较分)
2.4 两组术后应激指标及疼痛介质比较 术前,两组应激指标及疼痛介质比较,差异无统计学意义(P>0.05);术后48 h,两组血糖、CRP、5-HT、SP较术前升高,观察组术后48 h上述指标低于对照组(P<0.05),见表4。
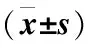
表4 两组术后应激指标及疼痛介质比较
2.5 两组术后48 h内阿片类药物剂量比较 观察组术后0~24 h、24~48 h内阿片类药物剂量明显低于对照组(P<0.05),见表5。

表5 两组术后48 h内阿片类药物剂量比较
2.6 两组不良反应比较 98例患者术后均未发生麻醉相关不良反应。
3 讨论
老年人是发生髋部骨折的高危人群,髋关节置换术是目前临床治疗老年人髋部骨折的首选方法,可恢复髋关节功能,改善患者的生存质量[6]。由于髋关节置换术的手术区域涉及的神经分布复杂,术后往往疼痛剧烈,影响患者的康复进程[7-10]。因此,临床上一直致力于寻找理想的镇痛方案。髋关节囊局部浸润麻醉可在一定程度上缓解髋关节置换术后疼痛,并能保留股四头肌力量。有研究发现,髋关节囊局部浸润麻醉仅能阻滞支配髋关节囊的神经分支,而对支配皮肤的神经分支并无影响[11-12]。
随着超声技术的发展,其在神经阻滞定位中发挥着越来越重要的作用。有研究认为,与自控硬膜外镇痛和静脉自控镇痛相比较,超声引导下连续股神经阻滞具有镇痛效果确切、不影响早期关节功能锻炼、无明显不良反应等优点[13]。苏靖心等[14]研究认为,超声引导下髋关节囊神经阻滞联合股外侧皮神经阻滞有助于髋关节置换术患者术后早期康复。本研究发现,采用超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉者的感觉阻滞和疼痛恢复时间长于采用单次髋关节囊局部浸润麻醉者,术后下床活动和住院时间短于采用单次髋关节囊局部浸润麻醉者,术后6、12 、24及48 h时静息和运动VAS评分均低于采用单次髋关节囊局部浸润麻醉者,观察组术后0~24 h、24~48 h内阿片类药物剂量明显低于采用单次髋关节囊局部浸润麻醉者。两组苏醒和喉管拔除时间比较,差异无统计学意义(P>0.05)。提示超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉的镇痛效果更加强大、持久,可更好地减轻老年髋关节置换术后疼痛,减少阿片类药物的应用。这是由于髋关节囊周围神经阻滞可阻断支配髋关节囊的股神经、闭孔神经、副闭孔神经等感觉神经。连续股神经阻滞可作用于支配皮肤切口的神经,两者同时应用时可产生镇痛叠加作用,更好地缓解术后疼痛[12,15-16]。
手术创伤是一种强大的应激源,可引起机体应激反应,应激性高血糖在围术期比较常见[12,17-19]。CRP是敏感的炎症指标,在炎症、创伤等病理变化早期即可升高[20]。SP是一种痛觉传递介质,参与痛觉信号传入中枢的过程,并增加致痛物质5-HT等释放而引起疼痛[21-22]。本研究通过检测上述应激指标及疼痛介质发现,术后48 h时两组患者血糖、CRP、5-HT、SP较术前升高,采用超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉者上述指标低于采用单次髋关节囊局部浸润麻醉者。提示髋关节置换术作为一个应激源可引起患者应激反应和疼痛,而超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉可更好地减轻应激单用,减少疼痛相关物质的释放,这是其减轻术后疼痛、促进恢复的重要机制。
本研究还发现,98例患者术后均未发生麻醉相关不良反应,提示超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉和单次髋关节囊局部浸润麻醉两种镇痛方案的安全性均良好。
4 结论
超声引导下连续股神经阻滞联合单次髋关节囊局部浸润麻醉可以减轻老年髋关节置换术患者的应激反应,降低疼痛物质的释放,从而减轻术后疼痛,减少阿片类药物的应用,促进术后恢复。

