NLR与PLR在非小细胞肺癌患者化疗疗效及预后评估中的价值*
靳璐璐 黄景慧 王明明 张梦梦 谢瑞玉
(安徽医科大学附属滁州医院·滁州市第一人民医院 1.检验科;2.肿瘤内科,安徽 滁州 239000)
肺癌是临床常见恶性肿瘤之一,以非小细胞肺癌(Non-small cell lung cancer,NSCLC)为主,占比约为85%[1]。有预测研究显示,到2030年,我国男性与女性肺癌患者死亡率分别为50.38/10万和21.69/10万,与2020年相比,分别增长6.2%和9.0%[2]。手术是NSCLC治疗主要手段,但是部分患者由于病情发现较晚,错失最佳手术时机,需要接受化疗或放疗[3-4]。研究显示炎症反应为恶性肿瘤微环境重要组成部分,全身性炎症反应通过促进病灶血管生成及细胞增殖过程来促进肿瘤增殖与转移,机体炎症与多种恶性肿瘤治疗疗效及预后关系密切[5-6]。外周血中性粒细胞与淋巴细胞比值(Neutrophil-to-lymphocyto ratio,NLR)以及血小板与淋巴细胞比值(platelet-to-lymphocyte ratio,PLR)为反映机体系统炎症反应综合指标,已被应用于多种肿瘤诊断鉴别及预后评估中,但对于其是否可以用于NSCLC肿瘤患者疗效评估中临床研究者意见不一[7-8]。基于此,本研究探究了外周血NLR、PLR与NSCLC患者化疗疗效及预后的关系,以明确两者是否可以用于患者化疗疗效评估,并进一步确定其与预后的关系。
1 资料与方法
1.1 一般资料 选择2019年3月—2021年6月我院收治的87例NSCLC患者各项资料予以回顾性分析。纳入标准:①明确诊断为NSCLC,且由病理检查予以证实。②患者接受含铂双药化疗方案治疗。③患者各项资料完整。排除标准:①患者免疫功能异常。②有感染史。③伴其他类型肿瘤。④身体脏器功能出现异常者。⑤接受其他方式治疗者。87例患者中男性46例,女性41例;年龄51~76岁,平均(61.39±8.25)岁;病理类型:鳞癌、腺癌分别23例和64例。
1.2 方法
1.2.1 患者各项资料收集 收集患者性别、年龄、病灶直径、病理类型、肿瘤分期、分化程度、是否为多发病灶、是否出现淋巴结转移等相关资料。
1.2.2 外周血NLR与PLR检测及计算 患者在接受化疗前均收集空腹外周血,随后转移至XN-1000型号全自动血细胞分析仪(SYSMEX公司)检测淋巴细胞、血小板以及中性粒细胞计数,并计算NLR、PLR。
1.2.3 化疗治疗及疗效评估 所有患者均接受含铂双药化疗方案治疗,铂类药物包括顺铂和卡铂,第1-3 d时将25 mg/m2顺铂(江苏豪森药业集团有限公司;国药准字H20010743)与体积为500 mL生理盐水混匀后静脉滴注,或第1 d时将按AUC=5计算剂量的卡铂(齐鲁制药有限公司;国药准字H20020181)与体积为500 mL葡萄糖注射液混匀后静滴;联合吉西他滨者,在第1、第8 d将1000 mg/m2吉西他滨(江苏豪森药业集团有限公司;国药准字H20030104)与体积为100 mL生理盐水混匀后静脉滴注,或第1 d时联合500 mg/m2培美曲塞二钠(齐鲁制药有限公司;国药准字H20060672)与体积为100 mL生理盐水混匀后静脉滴注,或第1 d时联合175 mg/m2紫杉醇注射液(扬子江药业集团有限公司;国药准字H20058719)与体积为500 mL葡萄糖注射液混匀后静滴,3周为1个周期,至少需要治疗2个周期。依据世界卫生组织颁布实体瘤疗效评估标准[9]将患者化疗效果分为疾病完全缓解、疾病部分缓解、疾病稳定及疾病进展,其中将前两项归为有效,后两项归为无效。
1.2.4 预后评估 患者治疗结束后接受随访以评估患者预后,随访方式主要包括电话随访、住院、门诊复查,以患者病情进展、复发、死亡或者2022年5月31日作为随访终末期,随访期间患者病情进展、复发或者出现死亡为预后不良,否则为预后良好。
1.3 统计学分析 采用SPSS 20.0软件行统计学分析,计量资料比较应用t检验,计数资料采用χ2检验,NLR与PLR对患者化疗疗效评估价值采用ROC曲线进行分析,预后影响因素采用多元Logistic回归分析法分析,P<0.05为差异有统计学意义。
2 结果
2.1 NLR、PLR水平与患者临床特征之间关系分析 NLR、PLR水平与患者吸烟史、肿瘤分期、是否出现淋巴结转移有关(P<0.05),而与患者性别、年龄、饮酒史、病灶直径、病理类型、分化程度、是否为多发病灶等无关(P>0.05),见表1。

表1 NLR、PLR与患者临床特征之间关系分析
2.2 不同疗效患者NLR与PLR水平比较 患者接受两个周期化疗后,疾病完全缓解、疾病部分缓解、疾病稳定及疾病进展分别32例、30例、19例与6例,因此有效组与无效组分别62例与25例。有效组患者NLR与PLR水平显著低于无效组(P<0.05),见表2。
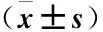
表2 不同疗效患者NLR与PLR水平比较
2.3 NLR、PLR水平对患者化疗疗效评估价值分析 ROC曲线显示,NLR、PLR及两者联合用于评估患者化疗疗效曲线下面积(Area under the curve,AUC)分别为0.859、0.785、0.926,见表3、图1。

表3 NLR、PLR水平对患者化疗疗效评估价值分析

图1 NLR、PLR水平对患者化疗疗效评估价值分析ROC曲线
2.4 患者预后单因素分析 87例患者随访率为100%,随访时间为12~39个月,中位随访时间为
19.7个月,随访期间病情进展15例、复发10例、死亡3例,因此预后良好与不良患者分别59例与28例。两组患者性别、年龄、饮酒史、病灶直径、病理类型、是否多发病灶、是否淋巴结转移等资料比较差异无统计学意义(P>0.05),两组患者吸烟史、肿瘤分期、分化程度、PLR、NLR等比较差异有统计学意义(P<0.05),见表4。

表4 患者预后单因素分析[n,n(×10-2)]
2.5 患者预后多因素分析 多元Logistic回归分析显示,吸烟史、肿瘤分期与预后无关(P>0.05),分化程度、PLR、NLR与预后有关(P<0.05),见表5。

表5 患者预后多因素分析
3 讨论
研究显示恶性肿瘤细胞增殖、转移及高侵扰特性与炎症反应关系密切,恶性病灶微环境及恶性肿瘤细胞中存在各种细胞因子均会激活机体免疫应答及炎症反应[10-11]。中性粒细胞、淋巴细胞及血小板水平均为机体免疫应答中重要指标,其水平明显变化显示机体对于异常增殖肿瘤细胞抑制作用减弱,进而导致恶性肿瘤发生与进展[12-13]。
本研究结果显示NLR、PLR水平与患者肿瘤分期、是否出现淋巴结转移有关,分析认为NLR、PLR上升表明患者中性粒细胞及血小板水平上升,而淋巴细胞水平下降,中性粒细胞及血小板与恶性肿瘤细胞生长、转移及血管形成有关,而淋巴细胞则反映了机体对于肿瘤细胞清除能力[14-15],因此NLR、PLR水平与患者临床特征存在一定相关性。另一项研究中显示NLR、PLR水平上升与患者淋巴结转移及肿瘤分期关系密切,该研究认为两指标上升显示患者病灶细胞增殖、侵扰能力变强或者机体免疫能力减弱[16],这与本研究结论一致。本研究还发现NLR、PLR水平与患者吸烟史有关,分析认为烟草中微颗粒在被巨噬细胞吞噬后会激活下游炎症反应,促进炎症因子释放,加重机体炎症反应,进而导致NLR、PLR水平变化[17]。本研究发现,有效组患者NLR与PLR水平显著低于无效组,显示其与患者化疗疗效关系密切,分析认为NLR与PLR高水平表示病灶具有高转移性及侵扰性特点,其负荷与活性越大,此类患者化疗疗效较差[18-19]。国内有研究也显示,相对于低NLR与PLR水平患者,高NLR与PLR水平患者放化疗联合免疫治疗客观缓解率越低,认为高水平NLR与PLR显示机体长时间处于激烈炎症反应及失衡免疫应激状态,显示患者肿瘤病情严重,因此治疗效果相对较差[20]。ROC曲线显示,NLR、PLR两指标用于患者化疗疗效预测有一定价值,而两者联合则有助于提高对化疗疗效预测价值,间接证明两指标与患者化疗疗效有关。
本研究多元Logistic回归分析结果证实NLR、PLR与患者预后关系密切,分析认为中性粒细胞或者血小板等炎症介质可能促进机体氧化损伤发生,诱使DNA突变,而淋巴细胞水平下降又使机体对于这种异常变化保护能力下降,造成病灶微环境更有利于细胞恶变,促进肿瘤细胞增殖[21-23]。另一项研究也发现高水平NLR、PLR患者生存率低于低水平NLR、PLR患者,该研究认为,当NLR、PLR水平高时,显示机体免疫系统功能紊乱,导致肿瘤细胞更易发生转移,而血小板水平上升会促进P选择素粘附因子形成,促进内皮细胞与炎症细胞粘附,进而诱导细胞恶性增殖或者迁移,导致患者预后不佳[24],这与本研究结论一致。此外,本研究还显示分化程度也与患者预后有关,分化程度低者,病灶恶性程度相对较高,病灶增殖生长迅速,更易出现转移,因此患者预后较差。陈春来等[25]研究显示高分化、中分化以及低分化程度患者生存时间逐渐下降,高分化与低分化程度5年生存率分别为88%和58%,也显示分化程度与患者预后关系密切。
本研究作为回顾性单中心研究,收集资料有限,这对于本研究结果尤其是多元Logistic回归分析会有一定影响,导致既往研究中NSCLC预后影响因素如淋巴结转移或肿瘤分期在本研究显示为不是预后影响因素,后期需要进一步增加研究样本量或者多中心联合研究以进行深入分析。
4 结论
NLR、PLR水平可能与NSCLC患者肿瘤发生、进展有关,与患者化疗疗效关系密切,两指标联合用于评估患者化疗疗效价值优异,参考患者治疗前两者水平制定个体化治疗方案,可改善预后。

