胸腔镜下小切口切除术对食管癌患者术后炎性反应及肺功能的影响
王鑫晖, 胡为才
食管癌是临床常见的恶性肿瘤,具有较高的患病率和死亡率,严重危害患者生命安全。目前食管癌根治术是临床常用的治疗手段,既往临床多采用开胸手术,虽可切除病灶,延长患者生存时间,但其创伤性较大,对肺功能有一定的损伤,且并发症较多,不利于患者预后[1-2]。近年来随着微创技术不断的提升,胸腔镜手术逐渐应用于食管癌治疗中,经研究证实可获得于开胸手术一致的疗效,且术后并发症少、机体创伤小,利于患者预后[3-4]。鉴于此,本研究将进一步探求食管癌患者采用胸腔镜下小切口切除术对其炎性反应及肺功能的影响。
1 资料与方法
1.1 一般资料 选择河南省汝州市人民医院2015年4月至2017年4月收治的食管癌患者96例,经本院医学伦理委员会批准备案,将其按盲抽法分为两组,各48例。观察组中男28例,女20例;年龄40~73岁,平均年龄(55.26±5.42)岁;肿瘤TNM分期:Ⅰ期18例,Ⅱ期19例,Ⅲ期11例。对照组中男26例,女22例;年龄40~72岁,平均年龄(55.21±5.36)岁;肿瘤TNM分期:Ⅰ期16例,Ⅱ期20例,Ⅲ期12例。纳入标准:经病理学检查确诊为食管癌,且经影像学检查无肿瘤外侵;患者及其家属了解研究内容,并签署知情同意书;无凝血功能障碍。排除标准:合并其他恶性肿瘤疾病;有手术禁忌证者;合并血液系统疾病者。比较两组一般资料,差异无统计学意义(P>0.05),具有可对比性。
表1 对照组与观察组一般资料比较

组别性别(男/女)(x±s)年龄(岁)(x±s)肿瘤TNM分期Ⅰ期Ⅱ期Ⅲ期对照组(n=48)26/2255.21±5.36162012观察组(n=48)28/2055.26±5.42181911 t值0.1690.0450.407 P值0.6810.9640.684
1.2 方法 对照组采用传统开胸手术:患者呈右侧卧位,行复合麻醉,经左后外侧做长20 cm的切口,于第6肋间隙上缘进胸,直视下游离胸段食管,清扫纵隔淋巴结;上腹正中做切口游离胃并清扫胃周淋巴结,然后制成一个管径3 cm长20 cm的管胃,提至颈部,系统清扫淋巴结后,行胃食管吻合术,无明显出血后,常规留置引流管,缝合切口。
观察组采用胸腔镜下小切口切除术:患者呈平卧位,麻醉方式与对照组一致,于右腋中线第7肋间做观察孔,置入10 mm Trocar,注入CO2气体建立气胸,压力维持在8 mmHg,使右肺处于塌陷状态,另于腋后线第5及第3肋间、肩胛下角线第8肋间各做1操作孔,分别置入10 mm Trocar,常规行食管旁、隆突下、上纵隔处、喉返神经旁淋巴结清扫。胸部操作:打开纵隔胸膜后进行探查,将食管肿瘤切除后,充分分离右喉返神经并使其显露,并彻底清扫该处淋巴结;然后从食管正常部位开始,下至膈肌裂孔,上至胸廓入口,将食管旁和食管淋巴结整块游离,食管固有动脉使用电钩或超声刀切断,避免损伤胸导管,常规切断奇静脉弓;将游离的血管向右牵引后,对双侧主支气管旁和隆突下淋巴结进行清扫,术中避免损害支气管;向前方牵引气管,显露使主动脉弓与左侧气管中间区域,清扫脂肪组织中左喉返神经周围淋巴结;然后经第7肋间置入胸腔引流管,第8肋间放置纵隔引流管。颈部和腹部操作:体位改为平卧位,游离胃,对肝总、胃左、腹腔动脉旁及胃小弯侧淋巴结进行清扫,制作管状胃,经纵隔食管床将其拉至颈部,管状吻合器行食管胃端侧吻合术,常规放置颈部引流管、胃管,然后行空肠造瘘术,并放置造瘘管。
两组术后均予以抗生素治疗,术后第2天予以流质饮食,并于1周后逐渐过渡至半流食。
1.3 观察指标 观察并记录两组淋巴结清除数目、术中出血量、手术时间、术后住院时间等手术相关指标;术后随访1个月,术后第1天、7天抽取两组患者清晨静脉空腹血5 ml,离心取血清,采用酶联免疫法检测白介素-6(IL-6)、白介素-10(IL-10)及肿瘤坏死因子-α(TNF-α)等炎性因子水平;于术前、术后1个月,采用ST-150型肺功能仪(日本福田)检测两组患者用力肺活量占预计值百分比(FVC%)、第1秒用力呼气量占预计值百分比(FEV1%)等肺功能指标;记录两组术后肺部感染、心律失常及颈部吻合口瘘等并发症发生率。

2 结果
2.1 随访情况 术后随访1个月,无病例脱落。
2.2 手术相关指标 两组淋巴结清除数目相比,差异无统计学意义(P>0.05);相较于对照组,观察组手术时间、术后住院时间较短、术中出血量较少,差异均有统计学意义(P<0.05)。见表2。
2.3 炎性因子水平 两组术后第1 d各项炎性因子水平相比,差异无统计学意义(P>0.05);术后第7 d,观察组IL-6、IL-10、TNF-α水平均较对照组低,差异具有统计学意义(P<0.05)。见表3。
2.4 肺功能 两组术前肺功能指标相比,差异无统计学意义(P>0.05);手术1个月后,观察组FVC%、FEV1%均较对照组高,差异具有统计学意义(P<0.05)。见表4。
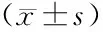
表2 对照组和观察组手术相关指标对比

组别淋巴结清除数目(个)术中出血量(ml)手术时间(min)术后住院时间(d)对照组(n=48)7.85±1.62263.52±50.24102.35±10.2411.36±2.01观察组(n=48)7.62±1.56198.62±42.2193.04±9.577.65±1.98 t值0.7096.5824.6029.110 P值0.480<0.001<0.001<0.001

表3 对照组和观察组术后第1、7 d炎性因子水平对比

表4 对照组和观察组手术前后肺功能对比
2.3 并发症发生率 观察组并发症发生率为6.25%(3/48),其中肺部感染1例、心律失常1例,颈部吻合口瘘1例;对照组为20.83%(10/48),其中肺部感染5例、心律失常2例,颈部吻合口瘘3例。组间相比,差异具有统计学意义(χ2=4.360,P=0.037)。
3 讨论
近年来,随着人们饮食结构和生活环境不断的改变,食管癌患病率呈逐渐上升趋势发展,严重危害人们身体健康[4]。既往临床多采用开胸食管癌根治术治疗疾病,虽能将病灶组织切除,但其创伤性较大,且手术过程中胸腔脏器组织长时间暴露在空气中,加之手术操作中可对肺门和侧肺造成挤压、挫伤等,从而损伤循环功能及肺功能,增加术后肺部并发症发生率,不利于患者预后[5]。临床研究表明,手术引起的炎症反应可增加肺部并发症的发生[6]。因此,寻求一种对肺功能影响小、创伤性小的手术方式具有重要作用。
近年来胸腔镜手术逐渐应用于食管癌治疗中,其具有创伤性小、术后恢复快、并发症少,同时可最大程度保留肺和胸廓的完整性,备受临床医师青睐[7]。炎性因子水平可直接反应机体组织的损伤程度,其中IL-6、TNF-α均属于促炎因子,可诱导T淋巴细胞和C反应蛋白的表达,且表达水平与损伤程度呈正相关;IL-10属于抑炎因子,可抑制巨噬细胞的活化,抑制免疫应答,机体发生创伤后其水平显著升高,对促炎因子过量表达起到拮抗作用,维持机体细胞因子平衡,当机体应激反应减轻后,其水平也逐渐降低。有研究表明,微量IL-6、TNF-α、IL-10水平可有效维持机体内环境,减轻应激反应[8]。本研究结果显示,观察组术后第7天 IL-6、IL-10、TNF-α水平均较对照组低,并发症发生较对照组低,手术相关指标优于对照组,结果提示,胸腔镜下小切口切除术可减轻机体应激反应,且并发症少。观察组术后1个月肺功能指标优于对照组,结果提示,胸腔镜下小切口切除术对肺功能影响较小,分析原因在于手术在腹腔镜下完成,术中术野较为清晰,且手术切口较小,可减轻机体创伤性,减少术中出血量,且腔镜下对细胞组织具有局部放大作用,从而减少对胸壁肌群及膈肌的损伤,且术中胸腔暴露时间短,有效减轻术后粘连程度,而手术在胸腔镜下完成,最大限度保留肺的完整性,从而利于患者术后肺功能恢复[9-10]。
综上所述,相较于传统开胸手术,胸腔镜下小切口切除术治疗食管癌不仅可减轻机体创伤性,降低术后并发症发生率,且在减轻机体炎症反应、提升肺功能等方面更具优势,利于改善患者预后。

