宫颈扩张双球囊与小剂量缩宫素在足月妊娠引产中的临床疗效对比
河南省平煤神马医疗集团总医院(467000)王向红 王华莉
妊娠晚期引产是产科处理高危妊娠的常用手段,宫颈成熟度是引产成功与否的决定因素之一。有文献报道称,COOK双球囊促宫颈成熟引产的方法有效并安全[1]。本研究选择促宫颈成熟并引产产妇60例,与同期使用小剂量催产素引产产妇60例进行比较,分析宫颈扩张双球囊对妊娠晚期促宫颈成熟的有效性及安全性,现报告如下。
1 资料和方法
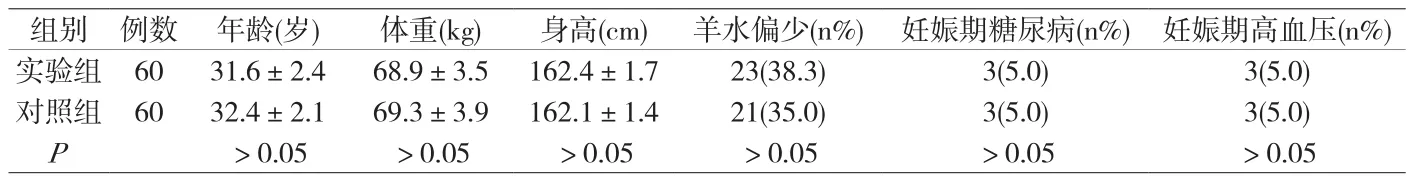
1.1 一般资料 选择2017年1月~2017年12月在平煤神马医疗集团总医院产科住院的、符合引产指征的足月孕产妇120例,孕妇纳入标准:单胎、头位、宫颈Bishop评分均小于5分,胎膜完整,无剖宫产史,无阴道炎,胎心监护NST有反应型。引产指征:>41周未临产,羊水偏少(羊水指数50~80cm),妊娠期糖尿病,妊娠期高血压疾病等不适宜继续妊娠者。按随机分组原则将孕妇分为两组,实验组60例,对照组60例,两组孕妇一般临床资料差异无统计学意义(P>0.05)。具体详见附表1。
1.2 方法 实验组引产方法:孕妇排空膀胱后,取膀胱截石位,常规消毒外阴及阴道,铺无菌巾,阴道窥器暴露宫颈,将宫颈扩张双球囊导管远端插入宫颈,并往前推送两只球囊均进入宫颈管。分别用40mL生理盐水注入子宫球囊,将器械回拉至球囊顶住宫颈管内口,予20ml生理盐水注入阴道球囊,两只球囊被固定于宫颈两侧后,取出阴道窥器,轮流往各球囊内加液,直至两球囊液体达80ml。无自然临产自行脱出者12小时取出,若出现自然破膜或出现疼痛不能耐受者可随时放出球囊内液体后取出,取出后未临产者,则行人工破膜,破膜1小时后根据宫缩情况决定是否行小剂量缩宫素静滴加强宫缩。
附表1 两组一般临床资料比较
附表2 两种方法应用前后宫颈Bishop评分的比较
附表3 两种方法应用前后分娩方式及母婴结局比较
对照组引产方法:单纯用小剂量缩宫素引产。5%葡萄糖500mL联合2.5U缩宫素,以8滴/分钟开始点滴,每15~20分钟由助产士根据宫缩调整滴数,最大滴数为40滴/分钟,如仍无有效宫缩则更换缩宫素浓度,5%葡萄糖500mL联合5U缩宫素,先将滴数减半,再根据宫缩情况进行调节,同样最大滴数为40滴/分钟,直至出现规律宫缩,每天静滴12小时,12h行阴道检查了解宫颈评分,若未临产,停用缩宫素,次日继续静脉滴注缩宫素引产。
1.3 观察指标 观察两组的宫颈Bishop评分的改善情况、临产时间、总产程、分娩方式、分娩并发症、围生儿结局。
1.4 促宫颈成熟效果的评定标准 显效:使用双球囊或药物12h后检测宫颈评分,如Bishop评分增加3分及以上为显效。有效:Bishop评分增加小于3分但大于等于2分;无效:Bishop评分增加小于2分。
1.5 统计学方法 应用SPSS17.0软件进行统计分析,计数资料以百分率(%)表示,采用x2检验,即P<0.05为差异有统计学意义。
2 结果
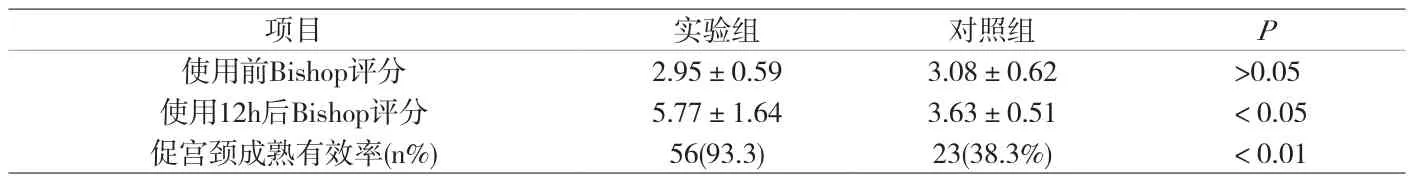
2.1 两种患者促宫颈成熟效果比较 实验组治疗后Bishop评分和促宫颈成熟有效率均高于对照组(P<0.05),详见附表2。
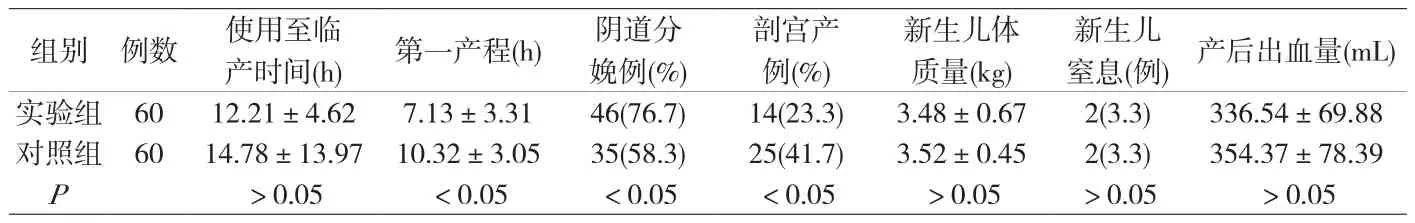
2.2 两种患者分娩方式及母婴结局比较 实验组产妇第一产程和剖宫产率明显低于对照组(P<0.05),详见附表3。
3 讨论
对宫颈条件不佳的患者实施引产是一个颇具挑战性的产科治疗措施,宫颈成熟度是引产成功的关键[2]。国内最常用的药物引产方法是小剂量催产素及阴道内填塞前列腺素E2栓剂等,缩宫素为传统引产药物,通过缩宫素受体发生作用,但该受体在宫颈的分布很少,对宫颈的直接作用小,因此促宫颈成熟效果较差。而前列腺素制剂的不良反应可能会导致腹泻、呕吐,子宫收缩过强、胎儿窘迫等,使产妇及胎儿面临更多的风险[3][4]。
宫颈扩张双球囊引产是一种有效的机械性促宫颈成熟方法,是依靠两球囊之间的压力双向扩张宫颈,优点为放置后位置稳定,作用力准确;可促进宫颈内源性前列腺素的合成与释放,使宫颈管软化、短缩并扩张。且硅胶球囊能顺应宫颈管的轮廓,放置容易、取出快捷,不易引起子宫过度刺激引起的母婴风险[5][6]。本研究结果表明,实验组治疗后Bishop评分和促宫颈成熟有效率均高于对照组(P<0.05),且实验组产妇第一产程和剖宫产率明显低于对照组(P<0.05),但两组患者新生儿体重、新生儿窒息发生率和产后出血量之间无明显差异(P>0.05),这表明宫颈扩张双球囊引产可有效提高产妇宫颈成熟度,减低剖宫产几率,但对产妇和胎儿影响较小。
综上所述,宫颈扩张双球囊用于足月妊娠引产临床效果较好,有助于缩短临床的时间和产程时间,提高阴道顺产率。