新诊断2型糖尿病患者晨起血压波动对靶器官的影响
田 静,刘静芹,赵 强
2型糖尿病可导致心血管事件(CV)和死亡率增加,近年来有研究发现血压晨峰(MBPS)、收缩压日/夜(SND)比值可以作为新型标记,MBPS、SND比值升高与CV事件增加密切相关[1]。虽然MBPS与SND比值有较好的相关性,但目前评价MBPS的研究出现了相互矛盾的数据,不同的研究分别认为较大的MBPS可以增加[2]或降低[3]CV的发生率。目前只有少数研究关注2型糖尿病患者中MBPS作为CV高危因素的可行性,但所有的研究只关注慢性患者,而且将高血压作为孤立因素。Pregowska[4]随访54个月后认为MBPS与CV无明显关系,而Hermida[5]则认为更大的MBPS可导致更低CV,而且不受日间血压影响,但与夜间收缩压不相关。有学者认为MBPS能加速血管损害最终导致CV,但相关的临床证据较少,需要进一步研究MBPS和CV的病理生理学机制[6]。颈动脉-股动脉脉搏波速度(Carotid femoral pulse wave velocity,PWV)、ACR对CV事件靶器官损伤均有较高的预测价值,因此本研究选取部分受试者进行MBPS、SND比值与PWV、ACR的相关性分析,现报道如下。
1 资料和方法
1.1 一般资料:选择2013年3月至2016年12月在我院就诊的2型糖尿病患者100例,入选标准:(1)年龄18~60周岁,性别不限;(2)诊断符合2013年中国2型糖尿病防治指南临床诊断标准[7];(3)了解研究内容并自愿签署知情同意书。排除标准:(1)合并脑、血液、肝、肾等系统原发性疾病;(2)合并糖尿病溃疡、自主神经病变、视网膜病变等糖尿病并发症;(3)急慢性感染性疾病、终末期肾病、恶性肿瘤患者;(4)MRI检查禁忌者;(5)妊娠及哺乳期妇女。再选择同期在我院体检,同时年龄、性别、体重等指标相近的健康人群100例作为对照组。两组年龄、性别等资料组间比较差异无统计学意义(P>0.05),但观察组体质量指数(BMI)、糖化血红蛋白(HbA1c)、高血压比例、高血脂比例、静息心率、PWV、ACR均高于对照组,而观察组静息血压低于对照组,24h动态收缩压和心率、日间心率、夜间收缩压和心率亦高于对照组(P<0.05),见表1。

表1 两组人口学及病情资料组间比较
注:与观察组比较*P<0.05
1.2 评价指标:受试者静坐10min后连续测量3次血压、心率,取平均值作为静息血压和心率,研究期间降压、降脂药物的剂量和方法均维持不变。采用holter检测24h血压和心率,血压每20min测量一次,仪器将自动记录收缩压和舒张压,数据缺失时间>3h的患者予以删除。受试者测量期间进行正常的活动和休息,并准确记录入睡和起床时间。杓型血压是指夜间血压低于日间数值,如果夜间收缩压下降<10%则为非杓型血压。MBPS是指觉醒后血压会逐渐升高,形成血压昼夜节律中的第1个高峰,MS1指晨起血压(觉醒后2h血压平均值)-夜间血压最低值(取夜间3个最低血压的平均值);MS2指觉醒后2h血压平均值-觉醒前血压;MS3指觉醒时血压-觉醒前血压;MS4指觉醒后1h血压平均值-夜间血压的平均值;MS5指觉醒后2h血压平均值-夜间血压平均值[1]。Alpaydin等[8]认为MBPS(MS1和MS2)<20mmHg时高血压患者不会发生心血管事件,本研究判断MBPS与其他指标相关性是仅分析MS1和MS2。
1.3 靶器官损伤标记物:PWV采用动脉硬化检测仪VP_1000(BP203RPE Ⅱ型,PWV/颈动脉型),沿动脉的体表走行位置探查动脉搏动最明显处,将压力感受器置于颈动脉和股动脉搏动最明显处,测量这两点的体表距离输入计算机,连续记录16个PWV测值,去掉3个最大值和3个最小值,剩余10个测值的平均值为最后测定值。PWV=测量动脉节段的体表距离/波传导时间(m/s)。ACR是指晨尿蛋白/肌酐比值。SND比值是指夜间平均收缩压(nMSP)与日间平均收缩压(dMSP)比值(以早晨6点和晚上22点为分界),是反映患者昼夜血压节律的一项重要指标,也是高血压左心室肥厚的独立危险因素。非杓型血压曲线者的昼夜血压比值通常>0.9,杓型血压曲线者的昼夜血压比值通常介于0.8~0.9之间。
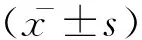
2 结果
两组均顺利接受检查,观察组和对照组各有3例和5例受试者因夜间睡眠时间过短无法准确测量血压,对照组有2例受试者因觉醒后holter佩戴时间<2h,数据均不予纳入分析。本研究两组受试者均为配对病例,只分析完整的配对数据,因此共有94对受试者完成研究。
2.1 MBPS比较:两组MBPS各指标组间比较差异均无统计学意义(均P>0.05),而观察组SND比值、非杓型血压比例高于对照组(P<0.05),见表2。

表2 两组MBPS和SND比值组间比较
注:与对照组比较*P<0.05
2.2 MBPS与PWV、ACR的相关性分析:采用Pearson相关分析比较MBPS(MS1、MS2)与PWV、ACR的关联程度,结果表明总体受试者、观察组、对照组MS1和MS2与PWV、ACR均无相关(P>0.05),见表3。

表3 MBPS与PWV、ACR相关性分析
2.3 SND比值与PWV、ACR的相关性分析:血压正常人群SND比值与PWV呈正相关(P<0.05),总体受试者、对照组、高血压组SND比值与PWV无相关(P>0.05),各组SND比值与ACR均无相关(P>0.05),见表4。

表4 SND比值与PWV、ACR相关性分析
3 讨论
本研究测量了新诊断2型糖尿病患者和对照组MBPS,评价MBPS、SND比值与血管靶器官损害的相关性,结果表明两组MBPS基本一致,与Nuthalapati等[9](糖尿病患者更高)和Ucar等[10](健康对照组更高)的研究结果均不一致。造成上述差异的原因尚不明确,可能与不同研究之间糖尿病病程、年龄、HbA1c水平差异有一定关系,同时笔者发现SND比值和非杓型血压比例在糖尿病患者中明显升高,与既往的研究结果基本一致,Caliskan等[11]调查了96例新诊断2型糖尿病患者,发现非杓型血压患者比例达到56.3%,高于本研究结果,不过该研究只纳入高血压病患者,可能对结果有一定影响。
既往的研究认为MBPS与血管功能紊乱相关,Turak等[12]发现高血压患者MBPS增加与颈动脉斑块不稳定程度相关;Lyhne等[1]研究中5个MBPS(MS1~MS5)均与PWV、ACR相关,PWV是大血管结构改变的标记物,表明血管壁弹性下降,而ACR是脑、肾等系统小血管功能改变的标记;有研究表明上述标记物能够独立预测高血压、普通人群脑血管事件和糖尿病患者心血管事件的发生[13]。但本研究中MBPS与PWV、ACR均无关联。SND比值也被认为是糖尿病患者靶器官损害和心血管疾病的标记物[14],本研究中SND比值和PWV和ACR缺乏相关性,结合MBPS的结果,可能是由于MBPS、SND比值反映了其他心血管危险因素或者潜在的相关性在早期的糖尿病患者中尚未出现,因此确切的因果关系未能建立。但本研究结果与Saeki等[14]的队列研究基本一致,其随访300例日本糖尿病患者54个月,发现MS1无法预测近期心血管事件。另一方面,Alpaydin等[8]对607例2型糖尿病患者长达5.4年的随访发现,MBPS增加与心血管事件下降相关,但相关性在以夜间收缩压为协变量的COX回归模型中未能体现,因此糖尿病患者MBPS与SND比值的相关性远比高血压复杂。本组数据中新诊断的2型糖尿病患者增加了相关数据,鉴于条件限制确切的关系有待进一步研究。
既往研究中非糖尿病患者也发现MBPS与脑血管事件(特别是脑梗死)相关[2],本研究将高血压亚组人群剥离出来之后MBPS、SND比值与靶器官损害的风险因素均无明显关联。Lyhne等[1]发现在血压正常的人群中MS1也与lnACR存在关联,表明MBPS可能与晨尿的病理生理改变存在相关性,但本研究未重现相似的规律。Verdecchia等[3]研究663例慢性2型糖尿病患者(其中34.7%为非杓型),发现非杓型血压与PWV独立相关,本组研究中正常血压组也可见类似趋势,因此本文认为在血压正常的糖尿病患者中SND比值反映的信息较MBPS多。
本研究的不足之处包括:(1)由于采用横断面研究,无法评估MBPS与三项指标的因果关系;(2)糖尿病患者PWV、ACR数值均较低,而且波动范围很窄,对机体变异的敏感度较低;(3)亚组分析由于样本量偏少,统计把握度较低,而且结果也不能外延到其他人群。
综上所述,新诊断2型糖尿病患者MBPS、SND比值与靶器官损害标记物无明显相关。
[1]Lyhne JM, Laugesen E, Hyem P, et al. Morning blood pressure surge and target organ damage in newly diagnosed type 2 diabetic patients: a cross sectional study[J]. BMC Endocr Disord,2015,3(15):77.
[2]Pucci G, Battista F, Anastasio F, et al. Morning pressor surge, blood pressure variability, and arterial stiffness in essential hypertension[J]. J Hypertens,2017,35(2):272-278.
[3]Verdecchia P, Angeli F, Mazzotta G, et al. Day_night dip and early_morning surge in blood pressure in hypertension: prognostic implications[J]. Hypertensio,2012,60(1):34-42.
[4]Pregowska_Chwala B, Prejbisz A, Kabat M, et al. Morning blood pressure surge and markers of cardiovascular alterations in untreated middle_aged hypertensive subjects[J]. J Am Soc Hypertens,2016,10(10):790-798.
[5]Hermida RC, Ayala DE, Mojon A, et al. Sleep_time blood pressure as a therapeutic target for cardiovascular risk reduction in type 2 diabetes[J]. Am J Hypertens,2012,25(3):325-334.
[6]Zhan Y, Kang T, Wei Y. Target organ damage in primary hypertensive patients: role of the morning heart rate surge[J]. Clin Exp Hypertens,2016,38(7):631-638.
[7]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2013年版)[J].中国糖尿病杂志,2014,22(8):2-42.
[8]Alpaydin S, Turan Y, Caliskan M, et al. Morning blood pressure surge is associated with carotid intima_media thickness in prehypertensive patients[J]. Blood Press Monit,2017,22(3):131-136.
[9]Nuthalapati RK, Indukuri BR. Association between glycemic control and morning blood surge with vascular endothelial dysfunction in type 2 diabetes mellitus patients[J]. Indian J Endocrinol Metab,2016,20(2):182-188.
[10]UÇar H, Gür M, Gøzükara MY, et al. Relationship between mean platelet volume and morning blood pressure surge in newly diagnosed hypertensive patients[J]. Anatol J Cardiol,2015,15(2):107-112.
[11]Caliskan M, Caliskan Z, Gullu H, et al. Increased morning blood pressure surge and coronary microvascular dysfunction in patient with early stage hypertension[J]. J Am Soc Hypertens,2014,8(9):652-659.
[12]Turak O, Afsar B, Ozcan F, et al. Relationship between elevated morning blood pressure surge, uric acid, and cardiovascular outcomes in hypertensive patients[J]. J Clin Hypertens (Greenwich),2014,16(7):530-535.
[13]Lambert EA, Chatzivlastou K, Schlaich M, et al. Morning surge in blood pressure is associated with reactivity of the sympathetic nervous system[J]. Am J Hypertens,2014,27(6):783-792.
[14]Saeki K, Obayashi K, Iwamoto J, et al. The relationship between indoor, outdoor and ambient temperatures and morning BP surges from inter_seasonally repeated measurements[J]. J Hum Hypertens,2014,28(8):482-488.

