子宫肌层厚度联合宫颈管长度在预测早产及母婴结局的作用
范冬徽,郭小静,杨小梅,郭晓静
(北京美华妇儿医院超声科,北京 104500)
子宫肌层厚度联合宫颈管长度在预测早产及母婴结局的作用
范冬徽,郭小静,杨小梅,郭晓静
(北京美华妇儿医院超声科,北京 104500)
目的 探讨子宫肌层厚度联合宫颈管长度在诊断早产中的作用及其对母婴结局的影响。方法 选取2015年1月至2016年2月于北京美华妇儿医院早产的84例孕妇为观察组,同时选择79例正常孕妇为对照组,比较两组孕妇不同部位子宫肌层厚度、宫颈管长度、母婴结局。结果 观察组分娩孕周显著低于对照组(t=2.164,P<0.05)。观察组宫底部肌层厚、子宫体部肌层厚度均显著高于对照组(t值分别为2.787、2.463,均P<0.05),而子宫下段肌层厚度、宫颈长度均显著低于对照组(t值分别为2.344、3.324,均P<0.05)。观察组胎膜早破、羊水污染、新生儿肺炎发生率均显著高于对照组(χ2值分别为5.658、6.583、4.357,均P<0.05),新生儿体重、新生儿Apgar评分均显著低于对照组(t值分别为2.670、2.908,均P<0.05),两组分娩方式无显著性差异(χ2=0.002,P>0.05),产后出血量无显著性差异(t=1.124,P>0.05)。结论 子宫肌层厚度联合宫颈管长度对早产有一定的预测价值,可作为临床参考。
子宫肌层厚度;早产;宫颈管长度;母婴结局
在我国,早产婴儿的死亡率高达12.34%~21.03%,占婴儿死亡总数的60%~70%[1]。早产容易导致胎儿发育不完整,甚至患有严重的先天性智力障碍、肝脏功能不全等;早产的生产过程中由于婴儿的免疫力不够极容易受到感染;早产不但会对胎儿造成不利影响,也会加大分娩者在分娩过程中的死亡可能性。因此,对于早产的预测和及时处理对改善母婴结局有重要意义,目前预测早产的指标主要有宫颈长度、胎儿纤维蛋白检测等[2],本研究分析了子宫肌层厚度联合宫颈管长度在诊断早产中的作用及其对母婴结局的影响,以期为临床治疗提供参考。
1资料与方法
1.1研究对象
选取2015年1月至2016年2月于北京美华妇儿医院早产的84例孕妇为观察组,同时选择79例正常孕妇为对照组,早产的诊断标准根据第8版《妇产科学》 :①孕28~35周;②患者出现腹部坠胀、子宫规律性收缩等症状,排除胎儿发育异常、瘢痕子宫、胎盘早剥、前置胎盘、孕期合并内外科疾病等。所有参加研究的患者均知情同意且签署知情同意书。
1.2方法
采用GE 450彩色超声仪对孕妇不同部位子宫肌层厚度肌宫颈管长度进行测定,塔头频率3.5MHz,嘱孕妇充盈膀胱后仰卧位,测定子宫体部(产妇脐上1cm)、宫底部、子宫下段肌层(子宫膀胱反折上2cm)的厚度,经阴道B超观察宫颈内口是否闭合,在子宫颈矢状切面测定宫颈外口至宫颈内口的距离,由同一医师每项指标测量3次后取平均值。
1.3观察指标
观察两组孕妇母婴结局,包括胎膜早破、分娩方式、产后出血量、早产、新生儿Apgar评分、新生儿肺炎、产褥期感染等。
1.4统计学方法

2结果
2.1两组孕妇一般资料比较
两组孕妇年龄、BMI、孕次、产次、初产妇所占比率比较均无显著性差异(均P>0.05),观察组分娩孕周显著低于对照组(P<0.05),见表1。
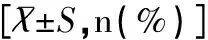
表1 两组孕妇一般资料比较
注:为入院时。
2.2两组孕妇超声测量指标比较
观察组宫底部肌层厚、子宫体部肌层厚度均显著高于对照组(均P<0.05),而子宫下段肌层厚度、宫颈长度均显著低于对照组(均P<0.05),见表2。

表2 两组孕妇超声测量指标比较
2.3两组母婴结局比较
观察组胎膜早破、羊水污染、新生儿肺炎发生率均显著高于对照组(均P<0.05),新生儿体重、新生儿Apgar评分均显著低于对照组(均P<0.05),两组分娩方式无显著性差异(P>0.05),产后出血量无显著性差异(P>0.05),见表3。
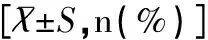
表3 两组母婴结局比较

(续上表)
3讨论
3.1早产对母婴结局的影响
早产是分娩者在妊娠时常见的并发症之一,有自发性早产、胎膜早破早产和治疗性早产三种[3-5]。在婴儿死亡原因中,早产所占的比重最大,是导致胎儿死亡的最大杀手[6]。早产不仅会给婴儿带来诸如感染、先天性智力障碍疾病给家庭带来沉重的负担。本研究结果发现,观察组胎膜早破、羊水污染、新生儿肺炎发生率均显著高于对照组(P<0.05),新生儿体重、新生儿Apgar评分均显著低于对照组(P<0.05),与国内外多数研究结果一致[7]。
3.2早产的预测方法
早产是导致围产儿死亡患病及相关并发症的主要原因,因此,如何预测早产,以便积极采取相应的措施预防,是改善不良妊娠结局的关键。目前宫颈超声检查用于早产预测是国内外产科热点研究之一。目前尚未有关于子宫不同部位肌层厚度在早产中的预测价值研究,对于其在胎膜早破中研究的文献报道,此类患者子宫不同部位肌层厚度有区别,其子宫前部和后部肌层明显厚于正常足月妊娠的子宫肌层,这可能与胎膜早破临产时易出现宫缩不协同,潜伏期延长,或阻碍胎头正常回转,造成胎头位置异常,胎头下降延缓,导致产程延长有关[8]。本研究结果发现,观察组宫底部肌层厚、子宫体部肌层厚度均显著高于对照组(P<0.05),推测其可能与观察组胎膜早破发生率高有关,进而导致子宫肌层厚度改变。随着超声技术的发展,宫颈管长度在预测早产中的价值已经的到证实[2]。早产时首先发生变化的是宫颈内口及宫颈管长度,Brieger等早在1997年经回归性分析研究发现,宫颈各项超声指标及宫颈指数均与早产显著相关, 其中最敏感最直接的是宫颈管长度的变化。Asskura等于2009年研究发现,不同测量孕周和(或)宫颈长度界值对早产的预测价值存在差异,可能与产生早产的原因是多方面的有关。
综上所述,本研究首次探讨了子宫肌层厚度联合宫颈管长度在预测早产中的作用,并进一步分析了其对母婴结局的影响,发现子宫肌层厚度联合宫颈管长度对早产有一定的预测价值,可作为临床参考,但由于本研究样本量较少,此结论还学进一步大样本随机对照研究证实。
[1]郭叶青,龙湘党,姚穗.妊娠中期子宫肌层厚度与早产发生的前瞻性研究[J].中华妇产科杂志,2015,50(2):108-111.
[2]黄艳丽,覃小敏,邢辉. 胎儿纤维连接蛋白检测在早产预测中的价值[J].中国妇幼健康研究,2015,26(3):491-493.
[3]杨沐怿,刘乐南,李洁,等.中孕期羊水中细胞因子水平及解脲脲原体感染与自发性早产的关系[J].中华围产医学杂志,2016,19(4):263-268.
[4]Shiina Y, Ohnuki T.The role of asymmetric thickening of the uterine myometrium during pregnancy[J].Arch Gynecol Obstet,2013,287(4):669-672.
[5]Foster H A, Davies J, Pink R C,etal.The human myometrium differentially expresses mTOR signalling components before and during pregnancy: evidence for regulation by progesterone[J].J Steroid Biochem Mol Biol,2014,139:166-172.
[6]廖华,刘兴会.自发性早期早产的治疗进展[J].实用妇产科杂志,2016,32(8):581-584.
[7]Hájek Z, Horáková V, Koucky M,etal.Acute or expectant management in premature labour with preterm premature rupture of the membranes?[J].Ceska Gynekol,2012,77(4):341-346.
[8]华莹,朱雪琼,林桂凤,等.超声联合测量子宫肌层厚度和宫颈长度预测PPROM孕妇潜伏期[J].医学研究杂志,2014,43(5):76-79.
[专业责任编辑:杨文方]
Role of uterine muscle layer thickness combined cervical tube length in predicting premature birth and maternal and neonatal outcomes
FAN Dong-hui, GUO Xiao-jing, YANG Xiao-mei, GUO Xiao-jing
(DepartmentofUltrasound,WomenandChildrenHospitalofBeijingMeihuaHospital,Beijing104500,China)
Objective To explore the role of uterine muscle layer thickness combining cervical tube length in predicting premature birth and its effects on maternal and neonatal outcomes. Methods Totally 84 women with premature birth in Women and Children Hospital of Beijing Meihua Hospital were selected as observation group from January 2015 to February 2016, and 79 normal pregnant women were selected as control group. The thickness of uterine muscle layer, the length of cervical canal and the outcomes of mother and neonates were compared between two groups. Results Pregnancy week at delivery in the observation group was significantly lower than the control group (t=2.164,P<0.05). The muscle layer thickness of palace at the bottom and uterine body muscle layer thickness were significantly higher in the observation group than the control group (tvalue was 2.787 and 2.463, respectively, bothP<0.05), while the muscle layer thickness of lower uterine segment and cervical tube length were significantly lower than the control group (tvalue was 2.344 and 3.324, respectively, bothP<0.05). The incidence of premature rupture of membranes, amniotic fluid contamination and neonatal pneumonia were significantly higher in the observation group than the control group (χ2value was 5.658, 6.583 and 4.357, respectively, allP<0.05), but neonatal birth weight and Apgar score were significantly lower than the control group (tvalue was 2.670 and 2.908, respectively, bothP<0.05). There was no significant difference in delivery way between two groups (χ2=0.002,P>0.05). The difference in postpartum blood loss between two groups was not significant (t=1.124,P>0.05). Conclusion The uterine muscle layer thickness combined with cervical tube length has some predictive value for premature labor, which can be used as a clinical reference.
uterine muscle layer thickness; premature; cervical tube length; maternal and neonatal outcomes
2017-03-06
范冬徽(1977—),女,主治医师,主要从事超声诊断工作。
郭晓静,副主任医师。
10.3969/j.issn.1673-5293.2017.08.022
R714.1
A
1673-5293(2017)08-0955-03

