24例脊柱结核并发单纯流注性脓肿包块病灶清除术的临床分析
张会军 谭淦文 任磊鹏 朱昌生
·论著·
24例脊柱结核并发单纯流注性脓肿包块病灶清除术的临床分析
张会军 谭淦文 任磊鹏 朱昌生
目的 探讨脊柱结核并发单纯流注性脓肿包块行病灶清除术的临床疗效。 方法 回顾性分析2013年1月至2015年1月西安市胸科医院收治的24例脊柱结核并发单纯流注性脓肿包块的患者,一期手术行脊柱结核病灶与单纯流注性脓肿包块病灶清除术的治疗。通过观察患者手术时间、术中出血量、切口愈合情况,以及入院检查时和术后6个月患者的血红细胞沉降率(ESR)和C反应蛋白(CRP)水平,结合CT检查结果,综合判断患者的临床治疗效果。 结果 24例患者手术时间60~150 min,平均(82.08±21.86) min;术中出血量为50~260 ml,平均(132.08±60.64) ml;24例患者随访6~24个月,平均(14.76±5.30)个月。24例患者中20例一期手术后获得治愈,其余4例患者在治疗1~4个月时出现切口皮肤窦道,其中2例通过异烟肼纱条换药2个月后愈合,另外2例行二次手术治疗后愈合。术后6个月复查时所有患者单纯流注性脓肿包块均消失,胸背部疼痛均消失。24例患者ESR和CRP在术后6个月分别为(19.53±6.35) mm/1 h、(4.40±1.06) mg/L,均明显低于入院时的水平[分别为(45.86±14.73) mm/1 h、(32.83±9.51) mg/L],差异均有统计学意义(t=8.65、16.05,P值均<0.01)。 结论 对于脊柱结核并发单纯流注性脓肿包块的患者,一期行脊柱结核与单纯流注性脓肿包块病灶清除术,可获得较好的临床疗效。
结核,脊柱; 脓肿; 外科手术; 治疗结果
脊柱结核是常见的肺外结核之一,约占结核病的3%~5%,在骨关节结核中,脊柱结核所占比率最高,可达到50%~60%[1]。脊柱结核具有较强的破坏性,能够严重降低患者的生存质量,尤其对于并发流注性脓肿包块的患者。本研究以西安市胸科医院收治的24例脊柱结核并发单纯流注性脓肿包块的患者为研究对象,探讨一期手术行脊柱结核病灶与单纯流注性脓肿包块病灶清除术的临床治疗效果,现报告如下。
资料和方法
一、一般资料
1.患者选择:收集整理西安市胸科医院2013年1月至2015年1月符合条件的脊柱结核并发单纯流注性脓肿包块的患者24例,所有患者均经X线、CT及MR检查证实,并最终经手术后病理确诊。其中胸11椎体结核3例,胸12椎体结核5例,胸12腰1椎体结核6例,腰1至腰5椎体结核10例。男14例,女10例,年龄19~62岁,中位年龄34岁。入选患者均为脊柱结核,椎体骨质存在不同程度的破坏,并发单纯流注性脓肿包块;患者伴有低热、乏力、盗汗等结核中毒症状13例,无结核中毒症状者11例。11例患者脓肿包块处皮肤正常,早期局部胀痛、压痛;6例患者脓肿包块较大,触碰时存在明显的波动感;7例患者无任何症状,脓肿包块处微痛或局部隆起。
2.纳入标准(同时满足以下条件):(1)脊柱病变骨质虫蚀样破坏伴椎旁脓肿,同时并发体表单纯流注性脓肿包块的患者;(2)脊柱结核只需要采用单纯病灶清除术处理的患者(包括年龄较大者、基础疾病较多者、一般情况较差者)。
3.排除标准:(1)脊柱结核手术需要内固定术的患者;(2)未并发单纯流注性体表脓肿包块的患者。
二、治疗方法
1.术前准备:脊柱结核需按早期、联合、规律、适量、全程的抗结核治疗原则进行治疗,术前给予异烟肼、利福平、吡嗪酰胺或乙胺丁醇治疗至少2周以上,并积极进行营养支持治疗,同时进行保肝治疗。对于复治患者,脓肿较大、临床症状明显或伴高热者,可加用左氧氟沙星治疗。待血红细胞沉降率(erythrocyte sedimentation rate,ESR)降低至正常范围或动态观察ESR有明显下降趋势且无结核中毒症状或患者的寒性脓肿较前有所缩小时进行手术[2]。
术前1周采用CT复查脊柱椎体和流注性脓肿包块,以了解脊柱椎体病变和流注性脓肿包块病变特点与位置关系。术前行流注性脓肿包块彩色超声标记病变范围,了解病灶的形态与窦道及与脊柱结核的关系,以便更好地设计手术切口。结核性脓腔内一般窦道较多,大多呈不规则分布,多而细小,不易完全发现,易造成病变切除不彻底,容易复发或形成窦道。因而术前要充分了解脊柱结核病灶和单纯流注性脓肿包块的特点,为病灶清除手术做好术前准备。
2.手术方法:所有患者均采用气管插管全麻,均采取结核病灶清除术,术中选取各种标本如脓液及干酪、肉芽组织等分别进行培养与药物敏感性试验(简称“药敏试验”),术后根据送检结果调整抗结核药物治疗方案。切口以术前彩色超声标记范围为中心、沿肋骨走行方向作弧形切口;表面皮肤血运不良、存在破溃窦道者应予以切除。若皮肤已受累或已有窦道形成,则按病灶的长轴作梭形切开,切除有病变的皮肤及窦道口。术中仔细查找窦道,可以逐层清除,以免遗漏;如发现肋骨受侵,则需切除部分肋骨,切除肋骨的范围和长短取决于肋骨本身破坏范围、病灶大小,而且还要便于显露脓腔、消灭残腔,并彻底清除脓腔干酪样坏死组织、结核性肉芽组织。其中关键是找到与脊柱结核脓肿相通的窦道,并仔细探查分离,暴露脊柱病变骨质破坏区,用无损刮勺清除椎旁脓肿与周围干酪样坏死病灶,用骨刮勺清除椎体死骨和坏死椎间盘。病灶清除基本干净后,用生理盐水和左氧氟沙星注射液反复冲洗,最后放置硫酸链霉素于窦道内,在合适位置放置负压引流管引流。
3.术后处理:术后抗结核药物治疗是防止复发的必要条件,24例患者术后继续采用抗结核药物治疗,给予利福平0.45 g/d、异烟肼0.4 g/d、吡嗪酰胺1.5 g/d、乙胺丁醇1.0 g/d,服用抗结核药物治疗超过1个月后,根据患者病情考虑加用左氧氟沙星治疗,整体疗程18~24个月。脊柱结核并发单纯流注性脓肿术后多会遗留残腔,其内的积血和积液会影响术后愈合,所以充分的引流非常重要;术后一般加压包扎2周,包扎的方式、压迫的强度和时间对消灭残腔、促进愈合、防止复发起到关键作用,注意压迫的力度适中,以促进创面早日愈合,减少复发[3]。
三、疗效评价
1.一般情况与术后随访:记录患者手术时间、出血量、切口愈合情况及患者结核中毒症状的变化情况。术后24例患者至少随访6个月,随访内容包括生活与工作能力及状态、血常规、肝肾功能、切口愈合情况、流注性包块有无复发,以监测疾病活动状态及不良反应。
2.实验室检查:入院时和术后6个月时患者的ESR和C反应蛋白(creactive protein,CRP)水平变化情况(正常值:ESR为0~20 mm/1 h,CRP为0~5 mg/L)。
3.影像学检查:术后6个月采用横断面CT扫描复查脊柱结核病灶和单纯流注性脓肿包块,观察脊柱椎体病灶、椎旁脓肿和单纯流注性脓肿包块的变化情况。
4.脊柱结核并发单纯流注性脓肿包块的治愈标准[4]:结核中毒症状和病椎疼痛消失6个月以上,结核窦道愈合6个月;ESR和CRP持续正常6个月以上;X线摄影或CT扫描显示病椎植骨融合6个月以上;抗结核药物治疗结束1年后观察结核病灶(脊柱椎体及周围病灶、单纯流注性脓肿包块)6个月以上无复发。
四、统计学方法
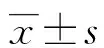
结 果
一、一般情况
24例患者手术时间60~150 min,平均(82.08±21.86) min;术中出血量50~260 ml,平均(132.08±60.64) ml。本组24例患者20例治愈;另外4例患者在治疗1~4个月时出现切口皮肤窦道,2例采用异烟肼纱条换药2个月后愈合;2例行二次手术治疗后愈合。4例患者中,1例曾经有不规律服药并自行停药史;另外3例患者存在耐药现象(1例对异烟肼耐药,1例对利福平和乙胺丁醇耐药,1例对利福平和链霉素耐药)。所有患者临床症状均明显改善,术中未出现严重并发症。24例患者术后3 d病变区疼痛开始明显缓解,全身乏力症状改善,结核中毒症状开始明显减轻,继续进行抗结核药物治疗1~3个月后基本消失。术后6个月复查时所有患者单纯流注性脓肿包块均消失,胸背部疼痛均消失。
24例患者均获得随访,随访时间6~24个月,平均(14.76±5.30)个月。随访期间24例患者每次来门诊复查血常规、肝功能、肾功能和电解质,除部分患者白细胞轻度减少、大部分患者尿酸偏高外,其他结果均正常;均未出现明显不良反应。末次随访时24例患者未发现切口周围红肿、窦道,无流注性脓肿包块复发,切口愈合良好,无发热、全身乏力等结核中毒症状,生活与工作状态良好。
二、实验室检查
24例患者入院时和术后6个月时检查ESR和CRP的具体数据见表1。24例患者ESR和CRP术后6个月的水平均明显低于入院时,差异均有统计学意义(t=8.65、16.05,P值均<0.01)。

表1 24例患者术前和术后6个月ESR和CRP检测结果分析
三、影像学检查
24例患者在术后2~4周时采用CT横断面扫描进行复查,显示脊柱椎体病灶区死骨消失,椎旁有少量渗出液,单纯流注性包块明显塌陷但仍水肿;术后6个月进行病变区CT复查,显示单纯流注性包块肿胀消失,病灶侧与对侧正常的周围组织密度一致,未见明显窦道或积液,椎旁积液明显吸收,病变椎体密度增加,病灶周围骨质部分硬化,椎体边缘增生融合;患者一般情况良好,基本恢复至发病前的体力、劳动能力和生活自理能力。患者术前和术后典型影像学资料见图1~6。
讨 论
一、脊柱结核并发单纯流注性脓肿包块的发病原因和形成机制
脊柱结核是全身结核的局部表现[5],大多数并发结核性脓肿,明确较大的脓肿形成提示结核病变正在进展或尚未停止进展,可影响椎体血运,对椎体产生接触性腐蚀性破坏,应尽早进行手术治疗清除。脊柱结核椎体破坏后形成的寒性脓肿一种是椎旁脓肿,以积聚在两侧和前方比较多见;另一种则是流注脓肿,椎旁脓液积聚至一定体积后,压力增高,会穿破骨膜,沿着肌筋膜间隙向下方流动,在远离病灶的部位出现脓肿[6]而形成包块。单纯流注性脓肿包块要同时满足脊柱结核骨质破坏和椎旁脓肿,以及由椎旁脓液流注至体表形成包块2个条件;不包括单纯胸壁结核包块及局限性脓胸或结核性胸膜炎形成或并发的包块,以及非脊柱结核流注脓肿形成的包块。

图1,2 患者,女,73岁。术前CT横断面扫描,显示胸椎椎体骨质虫蚀样破坏伴椎旁脓肿 图3,4 与图1,2为同一例患者。术前CT横断面扫描,显示右侧皮下较大的流注性脓肿包块 图5,6 与图1,2为同一例患者。术后1个月时采用CT横断面扫描,显示少量椎旁积液,流注性包块消失
流注性脓肿包块形成是脊柱结核常见的并发症,处理比较棘手,尤其对于高龄老年患者、基础疾病较多的患者,致畸、致残及致死率较高[7],对患者造成了较大痛苦,给生活带来了诸多不便。本研究选择的脊柱结核患者并发明显的单纯流注性脓肿包块,都在下胸椎和腰椎,其中胸11椎体结核3例,胸12椎体结核5例,胸12腰1椎体结核6例,腰1至腰5椎体结核10例,以一侧腰部腋后线位置出现包块多见,均为由脊柱椎体破坏后形成的脓肿流注下来形成的单纯寒性脓肿包块,其形成原因和机制明确。
二、手术方式和时机
病灶清除术是结核外科最常用的手术方式,本研究遵循局部与系统兼顾的综合治疗原则,包括全身治疗、局部制动、药物化疗及外科治疗[8]。按照脊柱结核并发单纯流注性脓肿手术治疗的原则,同时对脊柱椎体病变区和单纯流注性脓肿包块进行了彻底病灶清除术,该手术方式可以消灭残腔,降低术后创口积液、窦道形成和复发等[9]。本研究中手术方法最重要的是找到病灶并彻底清除病灶,不遗漏病灶,尤其与脊柱结核相通的窦道,找到窦道暴露脊柱结核病灶,包块脓液、坏死组织、肉芽组织和死骨,进行彻底清除,解决单纯流注性脓肿包块形成的根本原因。而对于病变包含肋骨的窦道,检查骨膜和骨质破坏后切除局部肋骨,使窦道完全暴露,进行搔刮探查,可彻底清除病灶,防止遗留窦道。为防止残腔形成,本组患者术中采用无明显张力的肌瓣填塞,并在肌瓣腔内放置链霉素干粉1 g。本组患者术后均采用负压引流,一般待引流量小于20 ml时,考虑拔除引流管,效果满意。
术前24例患者给予异烟肼、利福平、吡嗪酰胺或乙胺丁醇治疗至少2周以上,其中6例患者因单纯流注性脓肿包块即将破溃或脊柱病变区持续性疼痛缓解不明显,抗结核治疗满2周后即进行手术治疗;其余患者满4周后才进行手术治疗。对于年龄较大,身体状况较差的患者,应积极地调整机体状况,加强营养支持治疗,制定个体化抗结核药物治疗方案,在临床症状减轻或消失、ESR正常或明显下降、身体状况恢复较好时进行病灶清除术。同时,参考ESR的变化,在正常范围或动态观察ESR有明显下降趋势且无结核中毒症状,或者患者的寒性脓肿较前有所缩小时进行手术。
三、结果分析
本组24例患者20例治愈,其余4例患者出现切口皮肤窦道,2例通过异烟肼纱条换药2个月后愈合,2例行二次手术治疗后愈合。形成窦道的原因分析:1例患者症状好转后自行停药,间断性不规律服药;其余3例患者结核分枝杆菌(术中留取的脓液标本)药敏试验存在耐药现象(1例对异烟肼耐药,1例对利福平和乙胺丁醇耐药,1例对利福平和链霉素耐药)。说明治疗依从性较差的患者和耐药结核病患者在临床上比较常见,容易复发或者形成窦道。
本组患者ESR和CRP的变化情况与文献[10]报道基本一致,因ESR的快慢可以辅助观察病情变化,结核病活动期ESR加快,病情好转时ESR减慢,结核病处于静止期时ESR可以恢复到正常范围,而CRP升高幅度与结核分枝杆菌感染程度及组织损伤程度呈正相关,不受抗炎药物的影响,是急性感染组织损伤程度及治疗效果的重要观察指标[11]。在临床上,二者结合分析可以作为评价脊柱结核手术治疗效果和判断停药时间的重要指标。本研究分析比较了24例患者术前和术后6个月时检测ESR和CRP结果的变化情况,24例患者ESR和CRP在入院时与术后6个月进行比较,差异亦均有统计学意义,说明随着抗结核药物治疗的持续,炎症指标ESR和CRP的水平在继续好转。
根据脊柱结核的治愈标准,本组24例患者结核中毒症状和病椎疼痛消失后均未复发,4例患者发生窦道但经过处理愈合后也一直未再复发,ESR和CRP在末次随访时基本正常;CT检查显示单纯流注性包块肿胀消失,病灶侧与对侧正常的周围组织密度一致,未见明显窦道或积液,椎旁积液明显吸收,病变椎体密度增加,病灶周围骨质部分硬化,椎体边缘增生融合,患者工作和生活状态良好。
四、临床意义
病灶清除术是脊柱结核基本的外科治疗方法,特别是在并发其他部位结核时,如胸壁结核、脓胸、淋巴结结核等[12]。手术作为一种非常重要的辅助治疗手段,有利于结核病灶的彻底治愈,能够明显缩短患者卧床时间和治疗疗程,减少并发症的发生,提高患者的生活质量[13]。本组24例患者均进行了一期手术治疗,对脊柱结核并发单纯流注性脓肿包块进行了彻底的结核病灶清除术,解除了患者临床症状,达到了使患者早日康复的目的[14];且减轻了患者的经济压力,避免了二次手术,节约了医疗成本。笔者认为,对脊柱结核并发单纯流注性脓肿包块的患者进行积极的、彻底的病灶清除术,术后进行正规的抗结核药物治疗,大多可获得较好的治疗效果。
[1] 王传庆.脊柱结核外科治疗的现状与进展.结核病与肺部健康杂志,2013,2(1):64-68.
[2] 姜洪涛,宫强,郭志敏,等. 胸壁结核外科治疗123例分析. 中国误诊学杂志,2012,12(8):1913.
[3] 王树伟,韩亢.34例胸壁结核手术治疗的疗效分析.中国伤残医学,2012,20(12):64-65.
[4] 郭立新,马远征,陈兴,等.脊柱结核的外科治疗与术后疗效评估.中华骨科杂志,2008,28(12):979-982.
[5] Paik HC,Chung KY,KangJH,et al. Surgical treatment of tuberculous cold abscess of the chest wall. Yonsei Med J,2002,43(3):309-314.
[6] 赵玉沛,陈孝平.外科学.北京:人民卫生出版社,2015:992-995.
[7] 程洁,张晓微.经皮穿刺置管介入治疗在高龄脊柱结核中的应用.结核病与肺部健康杂志,2013,2(3):169-171.
[8] 张会军,鲁增辉,朱昌生.手术治疗短节段脊柱结核合并结核性脓胸的临床疗效分析.中国防痨杂志,2014,36(8):679-683.
[9] 袁延才.胸壁结核 28 例外科治疗体会.临床军医杂志,2012,40(6):1584-1585.
[10] 王传庆,李敬朝,侯代伦,等.一期后路Wiltse间隙内固定联合前路病灶清除植骨融合治疗胸腰椎结核的临床疗效评价.中国防痨杂志,2014,36(8):659-665.
[11] 崔波,黄迅悟,孙继桐,等.活动性膝关节结核围手术期血红细胞沉降率及C反应蛋白变化趋势分析.中国防痨杂志,2016,38(4):331-332.
[12] 曹烨,宋言峥,李垒,等.经典病灶清除手术治疗复杂复合性脊柱结核104例临床分析.中国防痨杂志,2012,34(7):437-440.
[13] Chen WJ,Wu CC,Jung CH,et al.Combined anterior and posterior surgeries in the treatment of spinal tuberculous spondylitis. Clin Orthop Relat Res,2002,(398):50-59.
[14] 胡屹东.脊柱结核合并其他脏器结核病的外科治疗.内蒙古医学杂志,2012,44(8):970-971.
(本文编辑:郭萌)
Clinical analysis of surgical debridement treatment for 24 patients spinal tuberculosis complicated with simple gravity abscess mass
ZHANGHui-jun,TANGan-wen,RENLei-peng,ZHUChang-sheng.
DepartmentofThoracicSurgery,Xi’anChestHospital,Xi’an710100,China
ZHANGHui-jun,Email:zhj0525196@163.com
Objective To explore the clinical effect of debridement treatment for spinal tuberculosis complicated with simple gravity abscess mass. Methods Twenty-four spinal tuberculosis patients complicated with simple gravity abscess mass were retrospectively analyzed from Xi’an Chest Hospital between January 2013 and January 2015. And debridement were done at stage Ⅰ. Efficacy was determined based on the operation time, bleeding volume, changes of wound healing, as well as erythrocyte sedimentation rate (ESR) and C reactive protein (CRP) levels of all the 24 patients at admission, and 6 months postoperative, and CT examination. Results The operation time ranged from 60 minutes to 150 minutes,with an average of (82.08±21.86) minutes. The intra-operative blood loss was 50-260 ml with mean of (132.08±60.64) ml.The mean follow-up duration ranged from 6 to 24 months, with mean of (14.76±5.30) months. Of the 24 cases,20 were cured after operation; 4 suffered with postoperative sinus in skin incision 1-4 months after treatment, 2 cases were healed after dressing with gauze of isoniazid injection 2 months later, and another 2 were cured after second operation. Simple gravity abscess mass and chest and back pain disappeared in all 24 patients 6 months operative. ESR and CRP 6 months after operation were statistically lower than those when admission ((19.53±6.35) mm/1 h vs. (45.86±14.73) mm/1 h,t=8.65; (4.40±1.06) mg/L vs. (32.83±9.51) mg/L,t=16.05, bothP<0.01). Conclusion Debridement at stage Ⅰ was of good clinical effect for spinal tuberculosis patients complicated with simple gravity abscess mass.
Tuberculosis, spinal; Abscess; Surgical procedures, operative; Treatment outcome
10.3969/j.issn.1000-6621.2017.02.011
710100 西安市胸科医院胸外科
张会军,Email:zhj0525196@163.com
2016-09-01)

