营养治疗对妊娠期糖尿病患者剖宫产术后机体糖代谢的影响*
罗玉辉 王微 李雪
营养治疗对妊娠期糖尿病患者剖宫产术后机体糖代谢的影响*
罗玉辉 王微 李雪
(泸州市中医医院, 四川 泸州 646000)
目的 探讨营养治疗对妊娠期糖尿病患者剖宫产术后机体糖代谢的影响。方法 选取妊娠期糖尿病孕妇行剖宫产术的患者80例,随机分成对照组和观察组,各40例。对照组在患者剖宫产后采用葡萄糖联合胰岛素控制血糖,观察组患者采用营养治疗控制血糖。比较两组患者的血常规、尿常规和血糖方面的差异以及低血糖的发生率。结果 观察组低血糖发生率为5.0%低于对照组低血糖发生率27.5%,差异具有统计学意义(P<0.01)。治疗前后,比较两组患者的血常规、尿常规及血糖,差异无统计学意义(P>0.05)。结论 妊娠期糖尿病患者剖宫产术后采用营养治疗能有效的控制血糖波动,减少低血糖的发生率,有利于产妇术后恢复。
营养治疗; 妊娠期糖尿病; 剖宫产术; 血常规; 尿常规; 血糖
妊娠期糖尿病是指产妇妊娠前糖代谢正常或有潜在糖耐量减退但未发作,妊娠期才发现或确诊[1]。临床研究表明[2],营养治疗对妊娠期糖尿病患者术后恢复具有显著效果。在本研究中,我们采用营养治疗方案治疗妊娠期糖尿病剖宫产术患者,并对剖宫产术后机体糖代谢的影响进行分析。现报告如下。
1 资料与方法
1.1 一般资料 选择2010年12月~2013年12月来院确诊的妊娠期糖尿病患者80例为研究对象,年龄20~40岁。按随机数字表法分成观察组和对照组。对照组40例,年龄(29.4±3.6)岁。观察组40例,年龄(29.8±3.2)岁。两组患者在年龄、孕期数等一般资料比较无明显差异(P>0.05)。具有可比性。
1.2 治疗方法 对照组患者采用葡萄糖联合胰岛素控制血糖,在患者实施剖宫产后,选择10%的葡萄糖500ml静滴补液,同时配合胰岛素治疗,根据患者血糖具体情况控制胰岛素剂量。观察组患者采用营养治疗控制血糖。
1.2.1 个体化食谱制定原则和步骤 根据患者孕前体质指数、孕期体重增长情况、血糖、血脂、活动量、患者用餐习惯、血钙等情况给予患者制定营养治疗方案,主要控制患者每日摄取的热量及三大营养素热能。三大营养素包括碳水化合物、蛋白质、脂肪。碳水化合物每天的摄入量45%~65%,蛋白质的摄入量为17%~22%,脂肪为19%~32%制定食谱。同时需要向患者宣传合理的饮食习惯,及提供营养咨询。在给予患者营养治疗三周后,对患者血糖进行检查,主要检测包括空腹血糖、餐后血糖、HbA1c、血脂、血清白蛋白、血红蛋白。如果治疗三周后,患者的血糖还未恢复正常,根据患者的具体情况给予胰岛素治疗,直到血糖恢复正常,患者才可以出院。出院后需要嘱咐患者定期来医院检查,测定血糖及孕期体重,避免血糖再次升高。
1.2.2 妊娠期糖尿病的食物选择 糖尿病患者要选择糖份少,营养高的食物,比如燕麦、小米、糙米等纤维成份多、糖份少的食物。给予患者补充蛋白质,蛋白质要选择优质蛋白成份高的食物。同时,对于血脂高的患者,应该给予患者食用一定量的豆制品。选择的食用油应该是植物油,多食用糖份少的蔬菜。水果应该选择无糖或糖份少的,也可等患者的血糖控制稳定后再给患者食用水果。
1.2.3 餐次安排及热量分配 妊娠期糖尿病患者需要控制饮食量,应该嘱咐患者少食多餐。根据时间每餐热量的分布不同,早餐的热量控制在12%~22%,早午餐的热量控制在6%,午餐的热量控制在30%,下午餐的热量控制在10%,晚餐的热量控制在24%~32%,夜宵的热量控制在5%。即控制患者饮食量,增加次数,保证患者营养充分。
1.3 观察指标 观察两组患者治疗前后的空腹血糖、早餐后、午餐后、晚餐后血糖的情况[3]。观察两组患者的糖化血红蛋白(HbA1c)、红细胞、白细胞、血小板、尿糖、尿酮体情况[4]。
2 结果
2.1 两组低血糖的发生率 观察组低血糖发生率为5.0%明显低于对照组低血糖发生率的27.5%,差异具有统计学意义(P<0.01)。
2.2 血常规 治疗后,两组患者血常规各指标比较,差异无统计学意义(P>0.05),见表1。
2.3 两组患者尿常规 治疗后,两组患者尿常规各指标比较,差异无统计学意义(P>0.05),见表2。
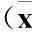
表1 两组患者治疗后血常规情况比较±s)

表2 两组患者尿常规比较[n,×(10-2)]
2.4 血糖情况 治疗前后,两组患者血糖各指标比较,差异无统计学意义(P>0.05),见表3。
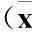
表3 两组患者血糖变化比较 ±s)
3 讨论
妊娠期糖尿病的发生原因是由于产妇在妊娠中晚期,体内抗胰岛素样物质增加,导致产妇对胰岛素的敏感性下降,从而引发糖尿病[5]。产妇妊娠状态时,体内胎盘产生的胎盘生乳素、雌激素、孕激素、胎盘胰岛素酶及母体肾上腺皮质激素都具有拮抗胰岛素的功能[6]。使产妇体内组织对胰岛素的敏感性有所下降。妊娠期胰腺功能亢进,增加胰岛素分泌,维持体内糖代谢。然而,产妇行剖宫产前后的进食水,剖宫产过程中出现失血、失液,以及产褥期的内分泌改变,都会导致产妇血糖变化出现比较大的幅度波动。同时因剖宫产手术的应激状态,导致产妇葡萄糖清除率下降。使术后胰岛素使用量的控制变得更加复杂,导致血糖控制更加不稳定。更易导致产妇出现低血糖等不良反应。妊娠期糖尿病不仅仅是妊娠的并发症,也是引发Ⅱ型糖尿病危险因素,大部份产妇在妊娠结束后,血糖恢复正常,但是提高了将来患有糖尿病的机率[7]。医生人员及产妇需要重视妊娠期糖尿病,减少产妇后期糖尿病的发生机率[8]。
在本次研究中,我们在对照组采用葡萄糖联合胰岛素控制血糖,观察组采用营养支持治疗。结果治疗后,两组患者血常规各指标、者尿常规各指标比较、治疗前后血糖各指标比较,差异无统计学意义。推测这可能是营养治疗无法起到直接刺激作用,其血糖水平改变相对平缓,引起的血糖波动小。结果还显示观察组低血糖发生率为5.00%明显少于对照组低血糖发生率27.5%,差异具有统计学意义。提示营养治疗可以有效降低低血糖发生率。这可能是因为饮食治疗是治疗糖尿病的基本措施,也是控制血糖的基础[9]。合理的饮食治疗不仅能提供孕妇及胎儿的营养需求,还能控制孕妇的血糖升高,减少并发症的发生率[10]。本研究主要给予患者所选的食物有燕麦、小米、糙米等纤维成份多、糖份少的食物,这些食物包括了热量、碳水化合物、蛋白质、脂肪。不仅能保证孕妇及胎儿的营养,而且能控制糖的摄入量[11]。同时控制患者每顿的份量,增加次数,从而减少糖份的摄入量[12]。对于热量的分配需要根据不同的时间控制热量摄入量,这样即保证产妇的热量需求,又控制过度吸收热量,导致体重增加[13]。对于妊娠期糖尿病患者营养治疗中,建议产妇孕期体重增长要控制在9.8~13.5kg[14]。如果发现产妇体重增加过快,需要调整产妇的饮食,控制体重增长,过胖会也易引发各种并发症[15-16]。糖尿病、高血压、高血脂就是由于营养过剩引发的。所以要控制并发症的发生,控制产妇的体重是一种有效的手段[17]。
4 结论
本文研究显示,对妊娠期糖尿病患者剖宫产术后采用营养治疗,可有效控制患者血糖的波动,减少低血糖的发生率,对产妇术后恢复有重要的临床意义。
[1]文富强,陈鹏.应重视慢性阻塞性肺病(COPD)的营养支持治疗[J].西部医学,2011,23(1):1-2.
[2]马爽,李海娇,张晓静. 糖基化终产物及其受体对妊娠期糖尿病患者围产儿结局的影响[J]. 西部医学,2014,26(5):598-600.
[3]贾润萍.个性化营养治疗对妊娠期糖尿病的影响[J].医药论坛杂志,2011,32(4):42-45.
[4]王晓岩,金镇,许奇伟,等.输注果糖注射液对妊娠期糖尿病患者剖宫产术后糖代谢的影响[J].中国实用妇科与产科杂志,2010,26(12):933-935.
[5]谢德珍.个性化营养治疗及教育干预在妊娠糖尿病中的应用[J].中国保健营养,2012,22(06): 1616-1617.
[6]赖丽萍,陆泽元,李翠吟,等.妊娠期糖尿病患者胰岛自身抗体随访的研究[J].中国医师进修杂志,2012,35(01):9-12.
[7]金继红,刘月华.妊娠期糖尿病45例临床治疗体会[J].中国医学创新,2012,09(07):132-133.
[8]梁素惠.产后行为干预预防妊娠期糖尿病妇女发生Ⅱ型糖尿病的观察[J]. 中国基层医药,2012,19(10):1501-1502.
[9]边美玲.妊娠期糖尿病的医学营养治疗疗效评价[J].中国保健营养,2014,24(04):2072-2073.
[10] 李淑丽,张敦欣,宋芬.营养疗法对妊娠期糖尿病孕妇围生期的干预效果分析[J].中国妇幼保健,2013,28(14):2324-2326.
[11] 孙红杰,许可可,雷厉秀,等. 医学营养在妊娠期糖尿病治疗中作用[J].中华实用诊断与治疗杂志,2013,27(07):727-728.
[12] 周锦扬.医学营养治疗模式在妊娠期糖尿病的治疗效果分析[J].广州医药,2013,44(06):17-19.
[13] 刘婕.医学营养治疗对妊娠期糖尿病孕期体重、血糖及妊娠结局的影响[J].中国保健营养,2014,24(02): 649-650.
[14] Helseth R, Vanky E, Salvesen O,etal. Gestational diabetes mellitus among Norwegian women with polycystic ovary syndrome: prevalence and risk factors according to the WHO and the modified IADPSG criteria[J].Eur J Endocrinol, 2013,169(1):65-72.
[15] 吕晓娟,陈丹青.肥胖与妊娠期糖尿病关系的研究进展[J].国际生殖健康/计划生育杂志,2010,29(02):96-98.
[16] 陈彩芳,叶艳贞,黄小琼.个体化医学营养治疗对妊娠期糖尿病妊娠结局的影响[J]. 现代医院,2014,14(03):31-34.
[17] 姚奇棋,林国新,陈振新,等.胰岛素泵皮下注射和多次胰岛素皮下注射治疗妊娠期糖尿病疗效的比较[J].中国糖尿病杂志,2014,22(05):404-406.
Study of nutrition therapy intervention on glucose metabolism in patients with gestational diabetes mellitus after caesarean operation
LUO Yuhui, WANG Wei,Li Xue
(LuzhouTCMHospital,Luzhou646000,Sichuan,China)
Objective To study of nutrition therapy intervention on glucose metabolism in patients with gestational diabetes mellitus after caesarean operation. Methods 80 patients with gestational diabetes mellitus were randomly divided into control group and observation group, 40 cases in each. The control group after cesarean section was treated with glucose and insulin to control blood sugar. The observation group was treated by nutritional treatment to control blood glucose. The blood glucose and blood routine, urine routine and the rate of hypoglycemia were observed.Results The incidence of hypoglycemia of observation group (5%) was lower than that of the control group (27.5%) with significant difference (P<0.01). Before and after treatment, compared two groups of patients with The blood routine indexes, urine routine and blood sugar before and after treatment of the two group had no significant difference (P>0.05). Conclusion The nutritional therapy can effectively control blood glucose of the patients with gestational diabetes mellitus and reduce the rate of hypoglycemia.
Nutrition therapy; Gestational diabetes mellitus; Cesarean section; Blood glucose; Urine
四川省科技厅科研支撑项目(2011S1245);泸州市科技局资助项目(2014S-49-2/5)
R 714.256
A
10.3969/j.issn.1672-3511.2016.02.033
2015-01-23; 编辑: 张翰林)

