以集束化治疗为核心的临床路径在感染性休克患者中的应用
瞿星光,张朝晖,周 刚,龚 勋,张 蓉,曾 超,李灵丰,刘静兰,梁永会,杨 琳,李雯琪
(三峡大学第一临床医学院 宜昌市中心人民医院ICU、急诊科,湖北 宜昌 443003)
感染性休克是危重病患者死亡的主要原因,目前已有越来越多的研究证据支持集束化治疗策略在急诊和ICU的早期实施有使其病死率降低的趋势,但实际情况是临床上对该策略的实施与依从性严重不足,从而直接影响到获得显著降低死亡率的收益[1]。本研究通过制定以集束化治疗为核心的表格式临床路径在感染性休克患者中的应用,探讨急诊和ICU医师对集束化治疗策略的依从性以及对感染性休克患者预后的影响。
1 资料与方法
1.1 一般资料 采用历史对照与前瞻性观察相结合的研究方法。选择2009年2月1日至2010年2月28日为前瞻性观察期,由我院急诊科收治ICU的50例感染性休克患者为临床路径组。选取2008年1月1日至2009年1月31日由急诊科收治ICU的感染性休克患者47例为历史对照组,资料来自病历记录。入选标准:(1)符合以下两项:①体温>38℃或<36℃;心率>90次/min;②呼吸频率>20次/min或动脉血气二氧化碳分压<32 mmHg(1 mmHg=0.133 kPa);③白细胞计数>12×109/L或4×109/L;(2)有感染的证据或高度怀疑感染;(3)予20 ml/kg液体复苏后,平均动脉压(MAP)<65 mmHg,或者动脉血乳酸≥4 mmol/L。排除标准:①年龄<18岁;②心脏停搏者;③心源性肺水肿。
1.2 临床路径的实施 ①临床路径制定阶段:我院急诊科与ICU成立统一的临床路径小组,依据感染性休克的诊治指南[2],制定24 h表格式临床路径;②宣传发动阶段:由项目负责人对急诊科和ICU各级医师与护士进行相关知识培训,内容包括早期目标导向性治疗(EGDT)方案、抗生素降阶梯治疗方案、血糖控制方案等一系列集束化治疗方案;③实验阶段:2009年2月1日至2010年2月28日,要求参与者按照24 h表格式临床路径逐项落实。
1.3 实施临床路径治疗前后的评价指标 观察性别、年龄、感染部位、序贯性器官衰竭评分(SOFA)、急性生理学及慢性健康状况Ⅱ(APACHEⅡ)评分、初步确诊感染性休克的时间、留取血或病灶处标本培养+药敏时间、确诊后抗生素应用时间、中心静脉导管置入时间、实施液体复苏时间、中心静脉压和平均动脉压达标时间、上腔静脉血氧分压达标时间、6 h及24 h集束化治疗达标率、入住ICU的天数、机械通气时间、28 d病死率。
2 结 果
2.1 患者基本情况比较 两组患者在性别、年龄、感染部位、序贯性器官衰竭评分(SOFA评分)、急性生理学及APACHEⅡ评分方面差异无统计学意义(P>0.05),见表1。
表1 两组感染性休克患者一般资料及相关指标比较(±s)
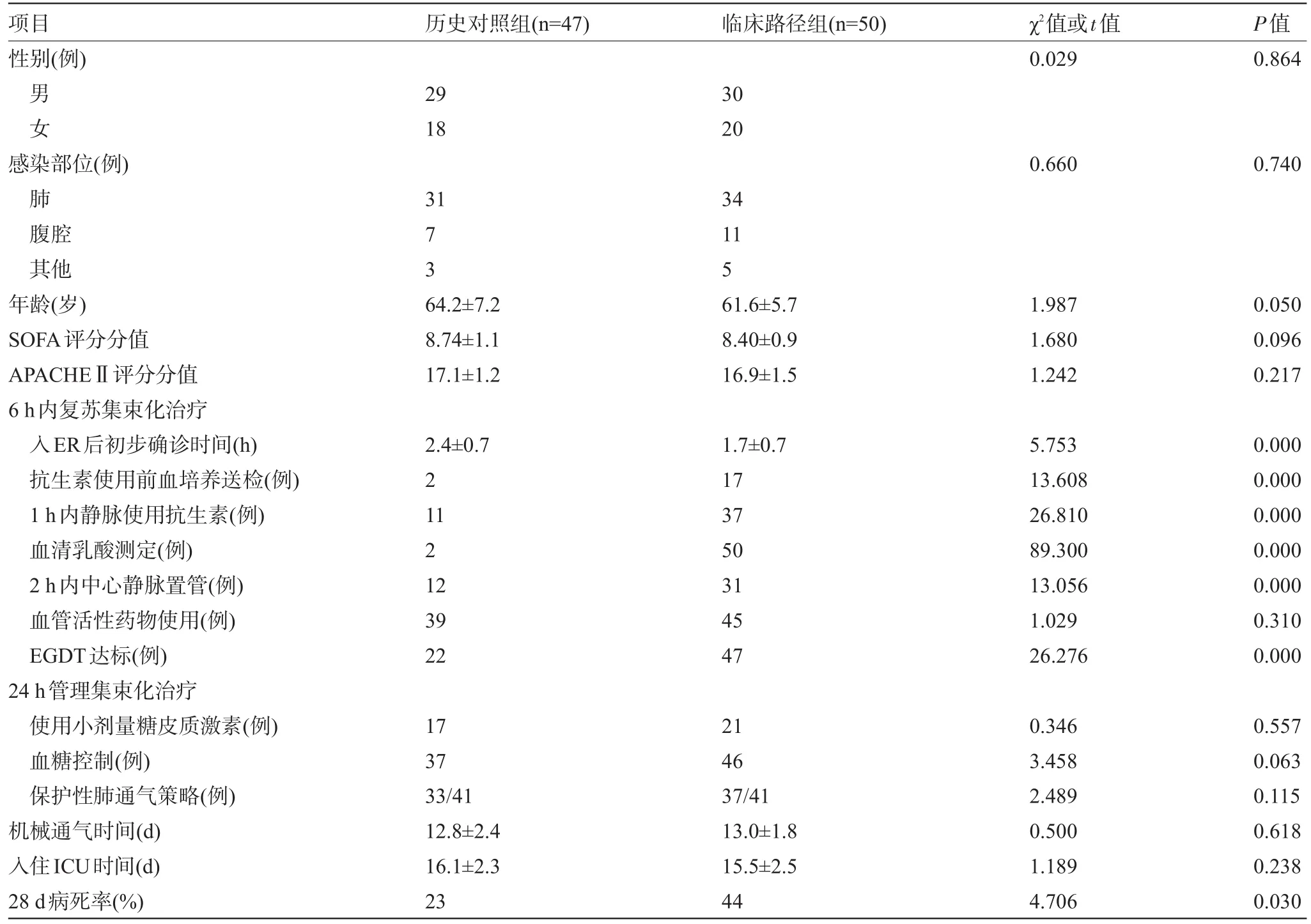
表1 两组感染性休克患者一般资料及相关指标比较(±s)
项目性别(例)历史对照组(n=47)临床路径组(n=50)χ2值或t值0.029 P值0.864男女29 18 30 20感染部位(例)肺腹腔其他年龄(岁)SOFA评分分值APACHEⅡ评分分值6 h内复苏集束化治疗入ER后初步确诊时间(h)抗生素使用前血培养送检(例)1 h内静脉使用抗生素(例)血清乳酸测定(例)2 h内中心静脉置管(例)血管活性药物使用(例)EGDT达标(例)24 h管理集束化治疗使用小剂量糖皮质激素(例)血糖控制(例)保护性肺通气策略(例)机械通气时间(d)入住ICU时间(d)28 d病死率(%)0.6600.740 31 73 64.2±7.2 8.74±1.1 17.1±1.2 34 11 5 61.6±5.7 8.40±0.9 16.9±1.5 1.987 1.680 1.242 0.050 0.096 0.217 2.4±0.7 2 11 2 12 39 22 1.7±0.7 17 37 50 31 45 47 5.753 13.608 26.810 89.300 13.056 1.029 26.276 0.000 0.000 0.000 0.000 0.000 0.310 0.000 17 37 33/41 12.8±2.4 16.1±2.3 23 21 46 37/41 13.0±1.8 15.5±2.5 44 0.346 3.458 2.489 0.500 1.189 4.706 0.557 0.063 0.115 0.618 0.238 0.030
2.2 6 h内复苏集束化治疗 与历史对照组相比较,临床路径组在感染性休克初步确诊时间、确诊后1 h内抗生素使用率、抗生素使用前血培养送检率、血清乳酸测定率、2 h内中心静脉导管置入率、6 h内EGDT达标率方面,两组差异有统计学意义(P<0.05),见表1。
2.3 24 h内管理集束化治疗 与历史对照组比较,临床路径组在小剂量糖皮质激素使用、血糖控制以及保护性肺通气策略达标率方面,两组差异具有统计学意义(P<0.05),见表1。
2.4 28 d病死率、机械通气时间以及入住ICU时间 与历史对照组比较,临床路径组28 d病死率绝对值下降21%(P=0.030);但机械通气时间和入住ICU时间差异无统计学意义(P值分别为0.618、0.238),见表1。
3 讨论
尽管集束化治疗对降低感染性休克患者病死率的重要性得到广泛认同[3],但在临床具体实施中因EGDT多种因素干扰而难以达标;国内黄伟等[1]认为对SSC指南的知晓或依从程度不高是影响实施集束化治疗的主要原因。DuBose等[4]认为标准化的每日执行量表的设计是提高依从性的一个不错的选择,因此,我院急诊科和ICU依照相关指南,制定了表格式的临床路径,不仅明显提高了集束化治疗的整体依从性,而且更能使28 d病死率由历史对照组的44%下降到路径治疗组的23%。因此,将感染性休克患者的集束化治疗方案细化成操作性更强的表格式的临床路径,对提高临床医师对指南的依从性,减少医疗行为的随意性,有很重要的现实意义。
从本组资料分析来看,6 h复苏集束化治疗的整体依从性由4%显著上升至27%,国内陈齐红等[5]报道,国内6 h的依从性可由训练前的19.6%上升至训练后的55.1%,而郭琦等[6]研究认为其6 h集束化治疗的整体依从性为0,只能达到部分依从。国外Gao等[7]报道,6 h集束治疗的依从性为52%,30%的患者能完成24 h严重感染集束治疗,Nguyen等[8]报道的改进后6 h严重感染集束治疗依从性以研究起始时的0%上升至2年后的51.2%。
本研究显示在临床路径组,尽管之前广泛开展了宣传培训工作,但像感染性休克初步确诊后1 h内抗生素的使用、血培养送检率和2 h内置入中心静脉导管的达标率仍不甚理想,对其进行变异分析,主要是就诊取药过程繁琐,延误时间,经临床路径流程改造后,急诊抢救室常规配备亚胺培南西司他丁、去甲万古霉素等广谱抗生素,一旦初步诊断感染性休克,先行静脉使用抗生素;因急诊发生医药费用需患者自行承担,因此往往大部分患者在收治ICU后再行血培养送检,故造成达标率过低;临床路径组2 h内上腔中心静脉置管达标率为23%,虽比历史对照组大幅提高,但仍有不足,主要原因为部分医生操作技术不熟练,急诊环境下心理压力大,故放弃置管或仅行股静脉置管。本研究发现在历史对照组中,虽然血管活性药物的使用率达到73%,但实际情况却是在未得充分的液体复苏之前往往就给予去甲肾上腺素持续静脉泵入,这是不正确的,因此在临床路径组明确了先给予充分的液体复苏后再根据血压目标值使用血管活性药物。
从整体依从性来看,24 h管理集束化治疗从历史对照组的17%上升至临床路径组的26%。本研究中,小剂量糖皮质的使用率在路径治疗组为33%,与郭琦等[10]报道的大体一致。国内胡波等[9]认为在顽固性低血压的感染性休克患者中使用小剂量糖皮质激素可缩短血管活性药物的应用时间,减少血管活性药物的用量,改善组织氧供,从而更快逆转休克状态。目前针对危重症患者的血糖控制,存在不同意见,在临床实践中,所以针对危重症患者仍应继续坚持平稳降糖与多重危险因素综合防治的原则,以最大程度改善患者预后。机械通气时间和ICU内住院天数两组间均无明显组间差异,这一结果与国内郭琦等[10]观察到的较为一致,其主要原因可能是在遵循保护性肺通气策略的原则下,临床医师对机械通气模式的选择和脱机时机的掌握难以统一和各科室与ICU之间的转科标准并无硬性规定。
一般而言,临床路径更适用于治疗程序或手术较为简单的疾病,对于感染性休克这样病情复杂的疾病而言,经早期的集束化治疗后,如果要继续实施临床路径必将存在大量的变异,识别并处理这些变异不仅大大增加医护的工作量,也反而违背了制定临床路径的初衷,因此我们没有制定24 h以后的临床路径,只将28 d病死率作为主要的评价指标之一。本研究采取的是历史对照研究方法,存在选择偏倚,从统计学角度来说,由于路径医疗不容易与常规的医疗区别开来,很难做到真正的随机化,相关问题有待进一步研究。
综上所述,虽然目前整体上遵循感染性休克的集束化治疗的依从性依然不高,但实施以6 h和24 h集束化治疗为核心的表格式临床路径,一方面可以提高急诊科和ICU医师对SSC指南的依从性和可操作性,另一方面也大大降低了严重感染和感染性休克患者的病死率。
[1]黄 伟,万献尧.再论脓毒症的集束化治疗策略[J].中国呼吸与危重监护杂志,2009,8(2):106-109.
[2]Dellinger RP,Levy MM,Carlet JM,et al.Surviving Sepsis Campaign:international guidelines for management of severe sepsis and septic shock[J].Intensive Care Med,2008,34:17-60.
[3]何征宇,皋 源,王祥瑞,等.早期目标导向治疗在感染性休克中应用的临床探讨[J].中国危重病急救医学,2007,19(1):14-16.
[4]DuBose JJ,Inaba K,Shiflett A,et al.Measurable outcomes of quality improvement in the trauma intensive care unit:the impact of a Daily Quality Rounding Checklist[J].J Trauma,2008,64:22-29.
[5]陈齐红,郑瑞强,林 华,等.感染性休克集束治疗对病死率影响的前瞻性临床研究[J].中国危重病急救医学,2008,20(9):534-537.
[6]郭 琦,黎毅敏,农凌波,等.严重感染集束治疗的依从性研究[J].中国危重病急救医学,2009,21(1):8-12.
[7]Gao F,Melody T,Daniels DF,et a1.The impact of compliance with 6-hour and 24-hour sepsis bundles on hospital mortality in patients with severe sepsis:a prospective observational study[J].Crit Care,2005,9(6):R764-R770.
[8]Nguyen HB,Corbett SW,Steele R,et a1.Implementation of a bundle of quality indicators for the early management of severe sepsis and septic shock is associated with decreased mortality[J].Crit Care Med,2007,35(4):1105-1112.
[9]胡 波,李建国,梁 辉,等.小剂量氢化可的松对顽固性感染性休克患者去甲肾上腺素使用率及乳酸清除率的影响[J].中国危重病急救医学,2009,21(9):529-531.
[10]郭 琦,黎毅敏,农凌波,等.重症肺炎及感染性休克的集束治疗[J].中华急诊医学杂志,2009,18(3):286-291.

